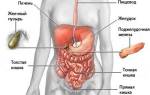
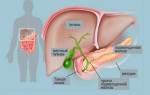
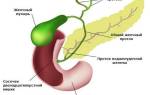
Дискинезия желчного пузыря и желчевыводящих путей – это заболевание, сопровождающееся нарушением перистальтики органа. Около тринадцати процентов всех болезней желчного пузыря приходится именно на дискинезию по тому или иному типу. Впервые дисфункция желчного пузыря диагностирована более ста лет тому назад, когда у пациента во время операции удаления желчного пузыря не обнаружили камней в нем, а сам пузырь был нормального размера, не воспален. После этого случая лечение заболевания перешло в терапевтическую плоскость.
Почему возникает заболевание
Большинство пациентов, обращающихся в медицинское учреждение с таким диагнозом, – женщины. Это обусловлено тем, что у женщин обмен веществ происходит не так быстро, как у мужчин, поэтому застойные явления более характерны для женского пола. Также врачи констатируют, что пациентки имеют худощавый тип телосложения, недостаток веса.
Дискинезия желчевыводящих путей (ДЖВП) встречается и у детей, поскольку объем желчи, проходимой по путям, не соответствует их просвету. От этого дети часто жалуются на режущие боли в правой стороне, особенно при беге, приседаниях и другой нагрузке.
Дискинезия желчного пузыря и желчевыводящих путей лишь изредка является первичным заболеванием, чаще всего – это последствия различных патологий ЖКТ.
Дискинезия желчного пузыря бывает как первичной, так и вторичной. Причины происхождения патологии разнятся в зависимости от формы недуга.

- длительные стрессы, расстройства психики;
- сбои функционирования нервной системы;
- дисфункция сфинктера Одди;
- нерациональное питание, еда всухомятку, поздние ужины, чрезмерно жирная еда;
- изменение химического состава выделяемой желчи;
- недостаточность продуцирования гормонов, отражающаяся на перистальтике желчного;
- дистрофия, гиподинамия, астения;
- некоторые формы аллергии.
Вторичная дискинезия желчного пузыря и желчевыводящих путей возникает из-за:
- язвы желудка, дуоденита, прекращения функционирования слизистой оболочки ЖКТ;
- патологии печени;
- глистной инвазии;
- индивидуальных особенностей желчевыводящих путей;
- гормональных сбоев, эндокринных патологий.
Врачи отмечают, что дискинезия желчного пузыря может быть вызвана различными факторами, включая стресс, неправильное питание и гормональные изменения. Часто заболевание связано с нарушением моторики желчного пузыря, что приводит к затруднению оттока желчи. Диагностика включает ультразвуковое исследование, которое позволяет оценить состояние желчного пузыря и выявить возможные аномалии. Врачи также рекомендуют проводить функциональные пробы для определения типа дискинезии. Лечение может быть как медикаментозным, так и немедикаментозным. Важным аспектом является коррекция рациона, включающая увеличение потребления клетчатки и уменьшение жиров. В некоторых случаях назначаются спазмолитики и холеретики для улучшения функции желчного пузыря. Комплексный подход к лечению позволяет значительно улучшить состояние пациентов и предотвратить рецидивы.

Классификация дискинезий
Дискинезия желчного пузыря и желчевыводящих путей различается по типу моторики желчного пузыря:
- по гипертоническому типу – связана с частыми сократительными актами желчного, чаще она встречается у подростков
- по гипотоническому типу – характеризуется слабой кинетикой желчного пузыря. В результате появляются застойные явления, нагноения, образование конкрементов.
Также выделяют и третий вид дискинезии – смешанная. При этом сочетаются признаки и гипертонического, и гипотонического типа, но симптоматика проявляется по-разному. Лечение и назначаемые препараты также зависят от типа патологии.
Симптомы
Симптомы заболевания во многом зависят от типа дискинезии. Имея гипотонический тип болезни, пациенты отмечают такие симптомы:
спастическая боль в правом боку. Иногда больные не могут четко определить место боли. Обычно неприятные ощущения увеличиваются во время еды, что происходит из-за продуцирования холецистокинина, регулирующего моторику органа. В норме у человека вырабатывается достаточно этого вещества, чтобы желчный сокращался правильно, но при патологии по гипотоническому типу холецистокинина вырабатывается намного меньше. В этом случае моторика органа снижается, желчь застаивается и давит изнутри на него;
- тошнота или рвота, возникающие после переедания, слишком быстрого проглатывания без качественного измельчения пищевого комка. Эти симптомы являются следствием раздражения особых рецепторов желудочно-кишечного тракта, проводящих в головной мозг сигнал, вызывающий обратные движения желудка и рвоту;
- горький привкус во рту, чаще возникающее в раннее время дня. Возникает горечь по причине неполного сокращения сфинктера;
- вздутие живота (метеоризм). Этот симптом – актуальный ответ желудочно-кишечного тракта на недостаток желчи, поскольку появляется метеоризм как раз из-за распада съеденных продуктов, на переваривание которых ее и не хватило;
- потеря аппетита, возникающая из-за недостатка желчи;
- диарея или запор, возникающие из-за того, что не вся пища полноценно переваривается в желудке;
- избыточная масса тела;
- пожелтение языка, снижение вкусовых ощущений;
- снижение давления, брадикардия, излишняя потливость.
Гипертонический тип дискинезии имеет следующие симптомы:
- внезапная боль, появляющаяся как последствие стресса, сильных эмоций. Непосредственная причина гипертонического типа – резкое уменьшение органа в размерах и задержка оттока содержимого. Характер боли – колюще-режущий. Приступ локализуется также с правой стороны, длится он от получаса до нескольких часов. Болезненные ощущения возникают за день неоднократно, могут будить пациента ночью, иррадиируют в спину, руку, район грудины. Из-за этого больные путают симптомы дискинезии с сердечной симптоматикой и принимают кардиологические препараты;
- снижение веса и нежелание принимать пищу – это связано с недостаточным снабжением желчью двенадцатиперстной кишки. В результате этого кишка не вырабатывает гормоны, повышающие аппетит. Также недостаток желчи препятствует метаболизму основных веществ, что провоцирует истончение прослойки подкожного жира;
- появление желтого оттенка кожи, склер, что вызвано нарушением всасывания билирубина в кровь. При этом изменяются и отходы жизнедеятельности пациента – моча темнеет, а кал – светлеет;
- тошнота, рвота, потливость, головная боль.
Дискинезия желчного пузыря — это нарушение его моторной функции, которое может вызывать различные симптомы, такие как боли в правом подреберье, тошнота и расстройства пищеварения. Многие пациенты отмечают, что причиной этого состояния могут быть стрессы, неправильное питание и малоподвижный образ жизни. Диагностика включает в себя ультразвуковое исследование и функциональные пробы, которые помогают определить тип дискинезии — гипомоторную или гиперкинетическую. Лечение часто начинается с коррекции рациона: рекомендуется включить в меню больше растительной пищи и избегать жирной и острой еды. В некоторых случаях назначаются спазмолитики и холеретики. Также полезны физические упражнения и физиотерапия. Важно помнить, что индивидуальный подход к каждому пациенту играет ключевую роль в успешном лечении.

Методы диагностики
В результате диагностики дискинезии необходимо дать ответ на главный вопрос – тип патологии и наличие сопутствующих заболеваний желчного пузыря, которые способствуют усугублению недуга. От того, насколько правильно диагностировано заболевание и его тип, зависит лечение недуга.

После получения результатов происходит их интерпретация. Обращается внимание на следующие показатели:
- увеличение желчного свидетельствует о застое секрета в пузыре. Это, в свою очередь, свидетельствует о гипотонии и слабой двигательной активности органа;
- уменьшение размеров органа – яркий признак гиперкинетического заболевания, когда стенки органа чрезмерно сжимаются и нормальный отток не происходит;
- если отклонения в размерах органа не значительны, и другие симптомы не подтверждают гипотонический или гипертонический тип, возможно, это связано с анатомическими особенностями органов больного;
- если на УЗИ отмечаются утолщенные стенки, это говорит о холецистите;
- при подозрении на конкременты – передвигающиеся уплотнения в органе, говорят о желчекаменной болезни, когда камни обтурируют просвет желчевыводящих путей;
- очаговые затемнения на стенках свидетельствуют как о наличии опухолей, так и о застойных явлениях в желчном;
- если желчные протоки расширены, то такой симптом практически всегда свидетельствует о смешанном типе дискинезии.

Качественную диагностику можно провести при помощи пятимоментного дуоденального зондирования. Это исследование позволяет определить тонус органа и нарушение его сократительной активности, состояние сфинктера Одди. Зондирование проводят по утрам, натощак. Камера зонда устанавливается в нисходящей области двенадцатиперстной кишки. Показатели снимаются при желчеотделении натощак и после пищевой нагрузки. Исследование безболезненное.
Рентгенография с контрастным веществом проводится значительно реже ввиду того, что рентгеновские лучи вредны для организма. Тем не менее, при необходимости дополнительной диагностики, такое исследование проводится и у взрослых, и у детей. Холецистография позволяет определить размер желчного пузыря натощак и после пищевой нагрузки, спайки, патологию моторики желчевыводящих путей, камни, опухоли.
Терапия
Лечение дискинезии должно нормализовать отток желчи, наладить работу ЖКТ, снять симптомы воспаления, при необходимости избавиться от гельминтов, стабилизировать работу нервной системы.

Лечение гипомоторной дискинезии основано на лекарствах, увеличивающих производство желчи. К таким медикаментам относят препараты Артихол, Холивер, Гепабель, настойку женьшеня, экстракт элеутерококка.
Лечение гипертонической дискинезии желчевыводящих путей осуществляют с применением группы холекинетиков. Это препараты Гепабене, Оксафенамида, бромида натрия и калия. Сильные болевые ощущения снимают препараты Но-шпа, Папаверин, Гимекромон, Промедол. Эффективно лечение электрофорезом.
Если дискинезия желчного пузыря возникла на фоне заболеваний печени и желчного пузыря, необходимо лечение основного недуга, после чего симптомы ДЖВП значительно ослабнут. Врач назначит препараты, направленные на причину заболевания, а симптоматическая терапия станет завершающим этапом лечения. Пациентам назначаются тонизирующие препараты.
При наличии конкрементов в желчном пузыре, хроническом холецистите с частыми рецидивами, рассматривается вопрос удаления желчного пузыря, после чего пациент придерживается диеты № 5.
Как профилактическое лечение применяют народные лекарственные средства.

Вопрос-ответ
Что такое дискинезия желчного пузыря и как она проявляется?
Дискинезия желчного пузыря — это нарушение его моторной функции, которое может проявляться болями в правом подреберье, чувством тяжести, тошнотой и нарушением пищеварения. Симптомы могут варьироваться в зависимости от типа дискинезии: гипомоторная (сниженная активность) или гипертоническая (повышенная активность).
Как диагностируется дискинезия желчного пузыря?
Диагностика дискинезии желчного пузыря включает в себя сбор анамнеза, физикальное обследование, а также ультразвуковое исследование (УЗИ) желчного пузыря. В некоторых случаях могут быть назначены функциональные пробы с холецистокинином или другими препаратами для оценки моторной функции органа.
Какие методы лечения применяются при дискинезии желчного пузыря?
Лечение дискинезии желчного пузыря может включать диетотерапию, медикаментозную терапию (спазмолитики, холеретики) и физиотерапию. Важно также учитывать коррекцию образа жизни, включая регулярные физические нагрузки и отказ от вредных привычек. В некоторых случаях может потребоваться хирургическое вмешательство.
Советы
СОВЕТ №1
Обратите внимание на свое питание. Избегайте жирной, жареной и острой пищи, а также продуктов, вызывающих газообразование. Включите в рацион больше овощей, фруктов и клетчатки, чтобы поддерживать нормальную работу желчного пузыря.
СОВЕТ №2
Регулярно проходите медицинские обследования. Если у вас есть предрасположенность к заболеваниям желчного пузыря или вы замечаете симптомы, такие как боль в правом подреберье или нарушения пищеварения, не откладывайте визит к врачу.
СОВЕТ №3
Управляйте стрессом. Психоэмоциональное состояние может влиять на работу желчного пузыря. Практикуйте методы релаксации, такие как йога или медитация, чтобы снизить уровень стресса и улучшить общее самочувствие.
СОВЕТ №4
Следите за уровнем физической активности. Регулярные физические нагрузки помогают улучшить обмен веществ и способствуют нормализации работы желчного пузыря. Выбирайте активные виды отдыха, такие как прогулки на свежем воздухе или плавание.

 спастическая боль в правом боку. Иногда больные не могут четко определить место боли. Обычно неприятные ощущения увеличиваются во время еды, что происходит из-за продуцирования холецистокинина, регулирующего моторику органа. В норме у человека вырабатывается достаточно этого вещества, чтобы желчный сокращался правильно, но при патологии по гипотоническому типу холецистокинина вырабатывается намного меньше. В этом случае моторика органа снижается, желчь застаивается и давит изнутри на него;
спастическая боль в правом боку. Иногда больные не могут четко определить место боли. Обычно неприятные ощущения увеличиваются во время еды, что происходит из-за продуцирования холецистокинина, регулирующего моторику органа. В норме у человека вырабатывается достаточно этого вещества, чтобы желчный сокращался правильно, но при патологии по гипотоническому типу холецистокинина вырабатывается намного меньше. В этом случае моторика органа снижается, желчь застаивается и давит изнутри на него;