Уровень холестерина в крови важен для здоровья сердечно-сосудистой системы, и его контроль помогает предотвратить заболевания, такие как атеросклероз, инфаркт миокарда и инсульт. В статье рассмотрим, что такое холестерин, его функции в организме, а также методы определения и контроля уровня. Понимание этих аспектов поможет читателям осознанно подходить к своему здоровью и поддерживать нормальный уровень холестерина.
Для кого предназначена эта статья и что вы узнаете с ее помощью?
Данная статья адресована тем читателям, которые уже ознакомились с главой о профилактике сердечно-сосудистых заболеваний из раздела Научно обоснованный план заботы о себе нашего Руководства по разумному использованию медицинских услуг и информации.
Как вы могли заметить, одним из способов уменьшения вероятности развития сердечно-сосудистых заболеваний является мониторинг уровня холестерина.
В этой статье мы рассмотрим:
- В каком возрасте и в каких ситуациях необходимо проверять уровень холестерина, а также какие анализы для этого следует сдать?
- Как, основываясь на ваших результатах, совместно с врачом определить необходимость в лечении?
- Какое лечение может предложить врач, если это будет необходимо?
Специалисты подчеркивают значимость регулярного контроля уровня холестерина в крови для поддержания здоровья сердечно-сосудистой системы. Повышенный уровень холестерина может привести к образованию бляшек в сосудах, что увеличивает риск сердечно-сосудистых заболеваний, инсульта и других серьезных состояний. Рекомендуется проходить анализы не реже одного раза каждые пять лет, начиная с 20 лет, а людям с предрасположенностью к сердечным заболеваниям — чаще.
Мониторинг уровня холестерина включает не только лабораторные исследования, но и изменения в образе жизни: правильное питание, физическую активность и отказ от вредных привычек. Врачи акцентируют внимание на том, что важно не только снижать уровень плохого холестерина (ЛПНП), но и поддерживать высокий уровень хорошего холестерина (ЛПВП). Таким образом, регулярный контроль и осознанный подход к своему здоровью могут значительно снизить риски и улучшить качество жизни.
Эксперты в области здравоохранения подчеркивают важность регулярного контроля уровня холестерина в крови для профилактики сердечно-сосудистых заболеваний. Они отмечают, что высокий уровень холестерина может привести к образованию бляшек в артериях, что увеличивает риск инфарктов и инсультов. Специалисты рекомендуют проводить анализы не реже одного раза в пять лет, начиная с 20-летнего возраста, а людям с предрасположенностью к сердечно-сосудистым заболеваниям — чаще.
Кроме того, эксперты акцентируют внимание на том, что уровень холестерина можно регулировать с помощью здорового питания, физической активности и, при необходимости, медикаментов. Важно следить не только за общим уровнем холестерина, но и за соотношением липопротеинов низкой и высокой плотности, так как именно они играют ключевую роль в здоровье сердечно-сосудистой системы. Таким образом, контроль уровня холестерина является важным шагом к поддержанию здоровья и долголетия.
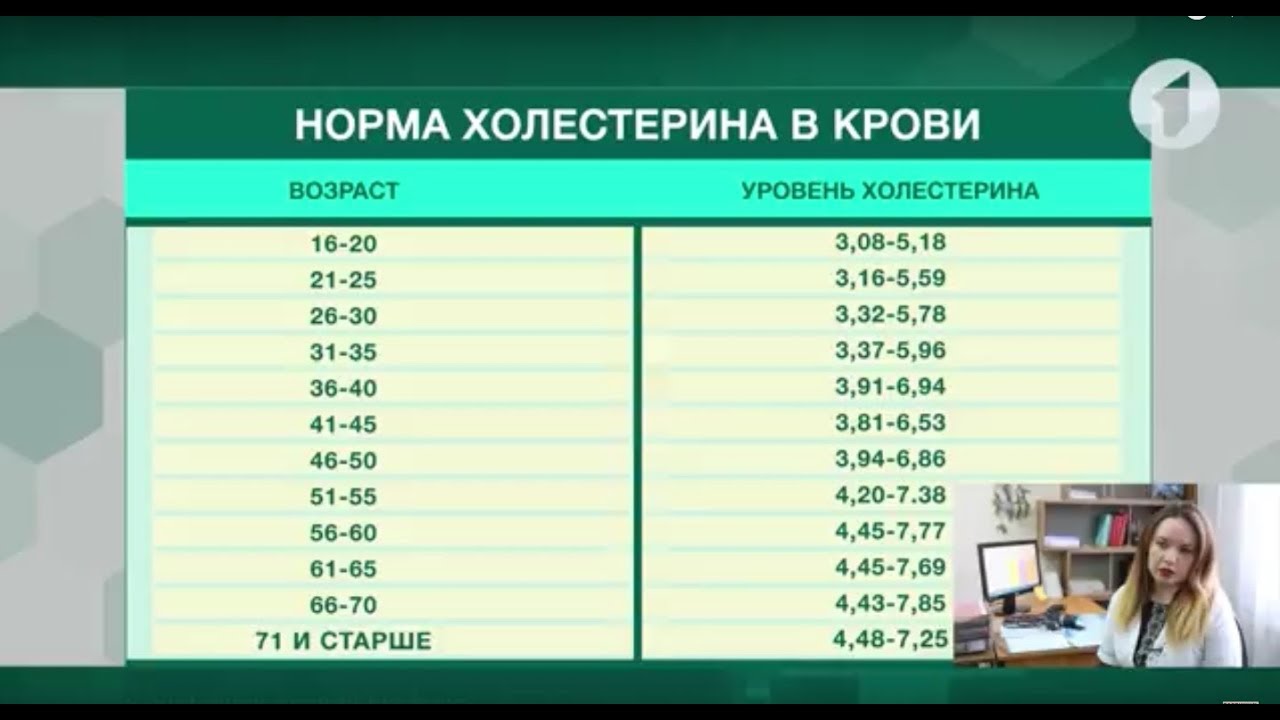
В каком возрасте, и в каких случаях нужно проверять уровень холестерина?
В ходе больших статистических исследований было доказано, что уровень общего холестерина имеет прямую связь с развитием опасных сердечнососудистых болезней. Чем больше этот уровень – тем выше вероятность того, что человек столкнетесь с этими заболеваниями.
Повышение уровня холестерина в крови не вызывает никаких симптомов, поэтому единственной возможностью выявить его заранее является специальный анализ крови.
Если анализ покажет, что у вас уровень холестерина повышен, это будет означать, что вероятность развития сердечнососудистых заболеваний у вас выше, чем у других людей, такого же возраста, и в таком же состоянии что и вы, но у которых уровень холестерина ниже. Однако это также будет означать, что вы можете снизить ваш риск развития этих болезней, если снизите уровень холестерина.
Клинические наблюдения показывают, что повышение уровня холестерина чаще наблюдается у людей, у которых есть определенные медицинские проблемы, у людей, у которых есть повышенная предрасположенность к этому, и у людей старше 40 лет.
По этой причине, вам нужно сдать анализ для проверки уровня холестерина:
Независимо от вашего возраста, если:
- Анализы показали, что у вас повышен уровень глюкозы в крови . или если вы болеете диабетом 2 типа;
- Если у вас повышено артериальное давление (больше 140/90);
- Если ваш ИМТ больше 25;
- Если окружность вашей талии больше 94 см (для мужчин) или больше 80 см (для женщин);
- Если, в прошлом, у вас были сердечнососудистые приступы (стенокардия, инфаркт, инсульт);
- Если вы курите;
- Если у вас есть близкие родственники, у которых были сердечнососудистые приступы в возрасте моложе 50 лет, или если у них был обнаружен сильно повышенный уровень холестерина;
- Если у вас есть хронические проблемы с почками;
- Если вы болеете хроническим воспалительным аутоиммунным заболеванием (ревматоидный артрит, волчанка, псориаз и пр.);
- Если у вас был установлен диагноз синдрома поликистозных яичников (см. СПКЯ ).
Если вы не относитесь ни к одной из указанных выше групп, вам нужно сдать анализ для проверки уровня холестерина:
- Если вы старше 40 лет (для мужчин);
- Если вы старше 50 лет (для женщин).
Если вы моложе 40 лет, и не относитесь ни к одной из описанных выше групп, вам не нужно сдавать анализ на холестерин, так как вероятность того, что вам понадобится какое-то лечение для его снижения, является очень низкой.
Будет правильно, если вы сдадите этот анализ, достигнув указанного возраста (или раньше, если ваш врач порекомендует вам это). До тех пор, вы можете снизить ваш риск развития сердечнососудистых заболеваний, воплотив все другие рекомендации .
| Показатель холестерина | Оптимальный уровень (ммоль/л) | Рекомендации по контролю |
|---|---|---|
| Общий холестерин | < 5.0 | Регулярные обследования, здоровый образ жизни |
| ЛПНП (“плохой” холестерин) | < 3.0 | Диета с низким содержанием насыщенных жиров, физическая активность |
| ЛПВП (“хороший” холестерин) | > 1.0 (для мужчин), > 1.2 (для женщин) | Увеличение физической активности, отказ от курения, умеренное употребление алкоголя |
| Триглицериды | < 1.7 | Ограничение сахара и простых углеводов, снижение веса |
| Соотношение Общий холестерин/ЛПВП | < 4.0 | Комплексный подход к снижению рисков сердечно-сосудистых заболеваний |
Интересные факты
Вот несколько интересных фактов о определении и контроле уровня холестерина в крови:
-
Типы холестерина: В крови присутствуют разные типы холестерина, наиболее известные из которых — это липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП). ЛПНП часто называют “плохим” холестерином, так как его высокий уровень может привести к образованию бляшек в артериях, увеличивая риск сердечно-сосудистых заболеваний. В то время как ЛПВП считается “хорошим” холестерином, так как он помогает выводить лишний холестерин из организма.
-
Нормальные значения: Оптимальный уровень общего холестерина в крови составляет менее 200 мг/дл (5,2 ммоль/л). Уровень ЛПНП должен быть ниже 100 мг/дл (2,6 ммоль/л), а уровень ЛПВП — выше 60 мг/дл (1,5 ммоль/л). Регулярный контроль этих показателей может помочь предотвратить сердечно-сосудистые заболевания.
-
Факторы, влияющие на уровень холестерина: Уровень холестерина в крови может быть обусловлен как генетическими факторами, так и образом жизни. Питание, физическая активность, курение и уровень стресса могут значительно влиять на уровень холестерина. Например, диета, богатая насыщенными жирами и трансжирами, может повысить уровень ЛПНП, в то время как регулярные физические нагрузки и употребление продуктов, богатых омега-3 жирными кислотами, могут способствовать повышению уровня ЛПВП.

Какой анализ нужно сдать для проверки уровня холестерина?
Анализ, который необходимо пройти для определения уровня холестерина, называется липидограмма. Для его выполнения берется образец крови из вены.
Липидограмма должна включать в себя оценку следующих параметров:
- Общий холестерин (TC, total cholesterol);
- Липопротеины низкой плотности (ЛПНП, LDL-C);
- Липопротеины высокой плотности (ЛПВП, HDL-C);
- Триглицериды (ТГ, TG);
- Дополнительные показатели, если их анализ рекомендовал ваш врач.
Многие осознают, насколько важно следить за уровнем холестерина в крови, поскольку это напрямую связано с риском сердечно-сосудистых заболеваний. В беседах часто упоминается, что регулярные анализы помогают выявить проблемы на ранних стадиях. Некоторые люди утверждают, что изменения в образе жизни, такие как правильное питание и физическая активность, могут существенно повлиять на уровень холестерина. Люди делятся своими историями о том, как отказ от вредных привычек и добавление в рацион продуктов, богатых омега-3 и клетчаткой, помогли им нормализовать свои показатели. Однако не все понимают, что холестерин не всегда является врагом; важно различать “хороший” и “плохой” холестерин. Многие советуют обращаться к врачу для выбора наилучшей стратегии контроля и поддержания здоровья.
Как правильно подготовиться к липидограмме?
- В течение 3 недель до сдачи анализа постарайтесь питаться как обычно. Это необходимо для того, чтобы липидограмма точнее показала уровень различных фракций жиров в вашей крови, при вашем привычном питании.
- За 3 дня до сдачи липидограммы нужно полностью отказаться от употребления алкогольных напитков.
- Перед сдачей липидограммы нужно воздержаться от приема пищи в течение, как минимум, 12 часов. Вечером, накануне сдачи анализа, можно поужинать как обычно. Утром нельзя ничего есть, но можно пить воду.
В некоторых странах специалисты рекомендуют сдавать липидограмму без воздержания от приема пищи. В таком случае, показатели липидограммы, на основе которых принимается решение, могут отличаться от тех, что указаны ниже (в частности, вместо LDL-C может использоваться показатель non-HDL-C), однако принципы лечения остаются такими же.

Что делать после получения результатов? Как, на основе ваших показателей, вместе с вашим врачом, вы можете определить, нужно ли вам принимать какое-то лечение?
Чтобы правильно интерпретировать результаты вашей липидограммы и понять, какие шаги предпринять, вам потребуется консультация врача-кардиолога или терапевта.
Ключевая ценность показателей липидограммы заключается в их способности оценивать уровень сердечно-сосудистого риска у пациента. Это позволяет определить вероятность возникновения серьезного сердечно-сосудистого события в будущем и, соответственно, решить, нужно ли начинать какое-либо лечение для его предотвращения.
В следующем разделе мы расскажем о том, как осуществляется анализ результатов липидограммы.
Определение категории сердечнососудистого риска, на основе вашего состояния и значения общего холестерина (ТС)
Сначала, врач обращает внимание на то, есть ли у вас какие-то другие проблемы, которые могли бы повышать ваш риск развития сердечнососудистых болезней (они перечислены немного ниже). Для этого, ему нужно будет просмотреть вашу медицинскую карточку, и расспросить вас о том, чем вы болели в прошлом.
Если у вас нет проблем, из-за которых сердечнососудистый риск был бы повышен, врач должен будет подставить ваш показатель общего холестерина (ТС) в специальные статистические инструменты, для того чтобы оценить категорию вашего сердечнососудистого риска, на основе статистической модели.
Одним из таких инструментов является система SCORE (Systematic Coronary Risk Evaluation). Она была составлена на основе результатов многолетних клинических наблюдений за состоянием здоровья более 200 000 людей из 12 европейских стран.
В зависимости от вашего состояния, врач может сказать вам, что вы относитесь к одной из четырех категории сердечнососудистого риска:
К категории низкого риска относятся:
- Люди, у которых сердечнососудистый риск составляет меньше 1% (см. таблицу SCORE ниже);
- Люди моложе 40 лет, которые не относятся к перечисленным далее категориям более высокого риска.
К категории среднего риска относятся:
- Люди, у которых сердечнососудистый риск составляет от 1 до 5% (см. таблицу SCORE ниже).
К категории высокого риска относятся:
- Люди, у которых было обнаружено значительное повышение уровня холестерина (ЛПНП холестерин больше 4,9 ммоль/л (190 мг/дл ));
- Люди со значительно повышенным артериальным давлением;
- Люди, заболевшие диабетом 1 или 2 типа, у которых болезнь не вызвала изменений в сосудах глаз или почек;
- Люди, у которых сердечнососудистый риск составляет от 5 до 10% (см. таблицу SCORE ниже);
- Женщины с СПКЯ, у которых присутствует одно или несколько из таких нарушений как: избыточный вес, курение, повышенное артериальное давление, повышение уровня ЛПНП выше 3,37 ммоль/л (130 мг/дл), повышенный уровень глюкозы в крови, характерный для предиабета, наследственная предрасположенность к раннему развитию сердечнососудистых заболеваний (выявление серьезного сердечнососудистого заболевания у близкого родственника мужского пола в возрасте моложе 55 лет или у родственницы женского пола в возрасте моложе 65 лет).
К категории очень высокого риска относятся:
- Люди, у которых другие обследования уже показали наличие сердечнососудистых заболеваний;
- Люди, которые в прошлом уже перенесли инфаркт, инсульт, сердечный приступ, или у которых был обнаружен выраженный атеросклероз артерий;
- Люди, заболевшие диабетом 1 или 2 типа, у которых болезнь уже вызвала изменения в сосудах глаз или почек;
- Люди с хроническими заболеваниями почек (почечной недостаточностью);
- Люди, у которых сердечнососудистый риск составляет больше 10% (см. таблицу SCORE ниже);
- Женщины с СПКЯ, у которых присутствуют такие нарушения как:
- метаболический синдром: артериальное давление выше 130/85, окружность живота больше 88 см (или меньше 80 для женщин азиатского происхождения), уровень глюкозы натощак больше 100 мг/дл, уровень ЛПВП ниже 50 мг/дл, уровень триглицеридов выше 150 мг/дл,
- сахарный диабет второго типа;
- признаки атеросклероза сосудов или нарушения работы почек.
Система SCORE используется для того, чтобы определить насколько важным может быть для человека лечение, которое могло бы снизить его сердечнососудистый риск.
В частности, исходя из показателей артериального давления, уровня общего холестерина, возраста человека, его пола и того, курит ли он или нет, она позволяет вычислить насколько вероятно, что в последующие 10 лет после оценки, этот человек погибнет от сердечнососудистого приступа (например, инфаркт или инсульт). Эта вероятность указана в ячейках (в процентах).
Если умножить этот показатель на 3 (для мужчин) или на 4 (для женщин) можно вычислить насколько вероятно что, в последующие 10 лет, у человека вообще случится сердечнососудистый приступ (как смертельный, так и не смертельный).
Оценка ЛПНП холестерина (LDL-C) и того, нужно ли вам принимать лекарства
После того как специалист определяет категорию сердечно-сосудистого риска для пациента, он обращает внимание на уровень ЛПНП холестерина (LDL-C).
ЛПНП холестерин (LDL-C, липопротеины низкой плотности) является одной из фракций общего холестерина.
Научные исследования показали, что снижение уровня ЛПНП холестерина способствует уменьшению вероятности развития серьезных сердечно-сосудистых заболеваний. Поэтому основные методы лечения, направленные на «снижение холестерина», сосредоточены именно на этом показателе.
В зависимости от установленной категории сердечно-сосудистого риска и уровня ЛПНП холестерина, врач может сделать следующие выводы:
- Вам не требуется медикаментозное лечение для снижения ЛПНП холестерина;
- Вы можете извлечь определенную пользу от применения таких препаратов;
- Вам настоятельно рекомендуется начать лечение, так как ожидаемая польза значительно превышает возможные риски.
Если вы относитесь к категории низкого риска, и ваш уровень ЛПНП холестерина составляет менее 190 мг/дл (4,9 ммоль/л) [для женщин с СПКЯ — менее 130 мг/дл или 3,37 ммоль/л], или
если вы находитесь в категории среднего риска, и ваш ЛПНП холестерин ниже 100 мг/дл (2,5 ммоль/л),
врач может сообщить вам, что на данный момент медикаментозное лечение для снижения уровня холестерина не требуется, так как это не приведет к значительному снижению вашего, и без того низкого, риска. В этом случае вам следует следовать всем другим рекомендациям (см. ниже) и повторить липидограмму через 5 лет [для женщин с СПКЯ — через 2 года].
Если вы относитесь к категории низкого риска, и ваш ЛПНП холестерин превышает 190 мг/дл (4,9 ммоль/л) [для женщин с СПКЯ — выше 130 мг/дл или 3,37 ммоль/л], или
если вы находитесь в категории среднего риска, и ваш ЛПНП холестерин выше 100 мг/дл (2,5 ммоль/л),
врач должен будет сообщить вам, что поддержание такого уровня холестерина может увеличить ваш риск, и вам следует стремиться к его снижению. В первую очередь, врач порекомендует внести изменения в рацион питания, уровень физической активности и массу тела (см. ниже), а также повторить липидограмму через 1 год. Если уровень ЛПНП холестерина снизится, возможно, вам не потребуется лечение. Если же он останется на прежнем уровне, врач предложит медикаментозное лечение, которое поможет поддерживать риск на минимальном уровне со временем.
Изменение образа жизни для контроля уровня холестерина
Контроль уровня холестерина в крови является важным аспектом поддержания здоровья сердечно-сосудистой системы. Одним из наиболее эффективных способов управления уровнем холестерина является изменение образа жизни. Это включает в себя корректировку питания, физическую активность, отказ от вредных привычек и управление стрессом.
Питание играет ключевую роль в регулировании уровня холестерина. Для снижения уровня «плохого» холестерина (ЛПНП) и повышения уровня «хорошего» холестерина (ЛПВП) рекомендуется следовать следующим рекомендациям:
- Увеличьте потребление разнообразных фруктов и овощей. Они богаты клетчаткой, витаминами и антиоксидантами, которые способствуют снижению уровня холестерина.
- Выбирайте цельнозерновые продукты, такие как овсянка, коричневый рис и цельнозерновой хлеб. Они содержат растворимую клетчатку, которая помогает снизить уровень ЛПНП.
- Сократите потребление насыщенных и трансжиров, которые содержатся в красном мясе, молочных продуктах с высоким содержанием жира, а также в обработанных и жареных продуктах. Вместо этого выбирайте полезные жиры, такие как оливковое масло, авокадо и орехи.
- Добавьте в рацион омега-3 жирные кислоты, которые содержатся в рыбе (лосось, скумбрия, сардины) и семенах льна. Они помогают улучшить уровень холестерина и поддерживают здоровье сердца.
Физическая активность также является важным фактором в контроле уровня холестерина. Регулярные физические нагрузки помогают повысить уровень ЛПВП и снизить уровень ЛПНП. Рекомендуется заниматься физической активностью не менее 150 минут в неделю. Это может быть:
- Бег или быстрая ходьба;
- Плавание;
- Велоспорт;
- Фитнес или занятия в спортзале.
Отказ от курения и умеренное потребление алкоголя также способствуют улучшению уровня холестерина. Курение снижает уровень ЛПВП, поэтому отказ от этой привычки может помочь восстановить его нормальные значения. Умеренное потребление алкоголя (не более одного напитка в день для женщин и двух для мужчин) может иметь положительный эффект на уровень холестерина, однако злоупотребление алкоголем может привести к другим серьезным проблемам со здоровьем.
Управление стрессом также важно для контроля уровня холестерина. Хронический стресс может способствовать повышению уровня холестерина и увеличению риска сердечно-сосудистых заболеваний. Рекомендуется использовать методы релаксации, такие как медитация, йога или глубокое дыхание, чтобы снизить уровень стресса и улучшить общее самочувствие.
Внедрение этих изменений в образ жизни может значительно повлиять на уровень холестерина и общее состояние здоровья. Однако перед началом любых изменений в диете или физической активности рекомендуется проконсультироваться с врачом или специалистом по питанию для получения индивидуальных рекомендаций.
Вопрос-ответ
Как определяется уровень холестерина в крови?
Чтобы узнать уровень холестерина, необходимо сдать анализ крови. Этот анализ может называться анализом на холестерин, липидограммой или липидным профилем.
Какой анализ на холестерин самый важный?
Анализ крови — единственный способ определить его уровень. Чтобы проверить уровень холестерина, нужно сдать набор анализов – липидограмму. Липидный профиль в лаборатории можно сдать в двух форматах: базовом и расширенном.
Что показывает развернутый анализ на холестерин?
Так принято называть расширенный анализ на холестерин, который имеет развернутые показатели и демонстрирует наличие в крови не только общего количества холестерина, но и разных липидов: ЛПВП — липопротеины высокой плотности или «хороший холестерин», ЛПНП — липопротеины низкой плотности или «плохой холестерин», ЛПОНП —.
Советы
СОВЕТ №1
Регулярно проверяйте уровень холестерина. Рекомендуется проходить анализы не реже одного раза в год, особенно если у вас есть предрасположенность к сердечно-сосудистым заболеваниям или вы старше 40 лет.
СОВЕТ №2
Следите за своим питанием. Уменьшите потребление насыщенных жиров и трансжиров, которые могут повышать уровень LDL (плохого холестерина). Включите в рацион больше фруктов, овощей, цельнозерновых продуктов и полезных жиров, таких как оливковое масло и авокадо.
СОВЕТ №3
Поддерживайте активный образ жизни. Регулярные физические нагрузки помогают повысить уровень HDL (хорошего холестерина) и снизить уровень LDL. Стремитесь к минимуму 150 минут умеренной физической активности в неделю.
СОВЕТ №4
Обсудите с врачом возможность медикаментозного лечения, если уровень холестерина остается высоким, несмотря на изменения в образе жизни. Врач может рекомендовать статиновые препараты или другие средства для контроля уровня холестерина.









