Реактивные изменения поджелудочной железы у ребенка — это серьезная медицинская проблема, требующая внимательного подхода. Они могут указывать на воспалительные процессы и нарушения обмена веществ. В статье рассмотрим, что такое реактивные изменения, их причины, а также методы диагностики и лечения. Понимание этой темы поможет родителям и медицинским работникам распознать симптомы и принять меры для поддержания здоровья ребенка.
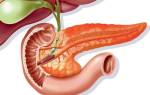
Функции поджелудочной железы
В настоящее время можно выделить две ключевые функции, выполняемые поджелудочной железой:
- эндокринная;
- экзокринная.
Эндокринная функция составляет всего 1-2% от общего объема железы и представлена островками Лангерганса. Основная задача этих клеток – выработка инсулина, который необходим для усвоения сахара клетками организма. Недостаток этого гормона может привести к развитию сахарного диабета.
Экзокринная функция отвечает за производство панкреатического сока, который играет важную роль в процессе пищеварения. Этот сок образуется в паренхиме железы и по протокам поступает в кишечник. Проток поджелудочной железы тесно связан с желчевыводящими путями, что создает возможность быстрой реакции обоих органов на патологические изменения. Например, образование песка или камней в желчном пузыре может привести к блокировке оттока панкреатического сока, что, в свою очередь, вызывает воспаление железы.
Важно! Заботьтесь о своем здоровье и не допускайте негативных изменений в работе органов, так как заболевания одного из них могут повлечь за собой проблемы с другим.
Реактивные изменения поджелудочной железы у детей представляют собой ответ органа на различные раздражители, такие как инфекции, неправильное питание или стресс. Врачи отмечают, что такие изменения могут проявляться болями в животе, нарушениями пищеварения и общим ухудшением состояния. Основными причинами являются вирусные и бактериальные инфекции, а также аллергические реакции на определенные продукты. Лечение включает в себя диетотерапию, назначение ферментов и, в некоторых случаях, медикаментозное лечение для устранения воспалительных процессов. Родителям важно внимательно следить за состоянием ребенка и при появлении симптомов обращаться к врачу, так как ранняя диагностика и адекватное лечение способствуют быстрому восстановлению. Врачи подчеркивают, что профилактика, включая сбалансированное питание и здоровый образ жизни, играет важную роль в предотвращении подобных состояний.
Реактивные изменения поджелудочной железы у детей представляют собой ответ органа на различные факторы, такие как неправильное питание, инфекции или стресс. Эксперты отмечают, что основными причинами таких изменений могут быть острые гастроэнтериты, аллергические реакции на продукты или вирусные инфекции. Важно понимать, что реактивные изменения не являются самостоятельным заболеванием, а скорее симптомом, указывающим на необходимость диагностики и коррекции образа жизни.
Лечение, по мнению специалистов, должно быть комплексным и включать диету, направленную на снижение нагрузки на поджелудочную железу, а также медикаментозную терапию, если это необходимо. Врач может рекомендовать ферментные препараты для улучшения пищеварения и уменьшения болевого синдрома. Также важно следить за общим состоянием ребенка и при необходимости проводить дополнительные обследования для исключения более серьезных заболеваний. Профилактика включает в себя правильное питание и регулярные медицинские осмотры, что поможет избежать рецидивов и поддерживать здоровье ребенка.

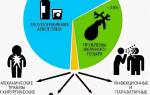
Провоцирующие факторы
То отрицательное влияние на организм человека, которое способствует развитию патологического процесса, имеющего воспалительный характер течения, в области паренхиматозного органа, носит название первичного фактора.
Существует огромное разнообразие таких факторов, вызывающих реактивный панкреатит у взрослых людей, наиболее распространенными из них являются:
- чрезмерное употребление алкоголесодержащих напитков;
- развитие патологических процессов хронического характера течения в области органов пищеварительного тракта, среди которых отмечаются язвенные поражения 12-ти перстной кишки и желудка, колит, гастрит и многие другие патологии;
- частые переедания и наличие большого количества лишних килограммов;
- не сбалансированный рацион питания, включающий в себя частое употребление фаст-фудов, жирную, жареную, острую, соленую и копченую пищу;
- продолжительный и хаотичный прием медикаментозных препаратов;
- регулярное воздействие на организм нервных и стрессовых ситуаций, вызывающих хроническое перенапряжение отделов ЦНС;
- травматизация паренхиматозного органа с повреждением целостности его тканевых структур.
Стоит также отметить, что панкреатит реактивный может получить свое начало развития и на фоне следующих патологий, развивающихся в системе органов пищеварительного тракта:
- хроническая форма холецистита;
- гастрит либо язвенное поражение желудка;
- инвазия гельминтными представителями;
- вирусный гепатит;
- пищевая интоксикация организма;
- цирроз;
- дискинезия ЖП;
- непроходимость желчных протоков.
Негативное воздействие данных факторов вызывает симптомы реактивного панкреатита, терапевтическое лечение которых должно проходить комплексно, устраняя причину развития патологии, восстанавливая нормальный уровень функциональности поврежденного органа и нормализуя общее самочувствие пациента.
| Аспект | Описание | Важные моменты |
|---|---|---|
| Что такое реактивные изменения поджелудочной железы? | Это не самостоятельное заболевание, а ответная реакция поджелудочной железы на воспалительные процессы или нарушения в работе других органов пищеварительной системы (желудок, двенадцатиперстная кишка, желчный пузырь, печень). Проявляется отеком, увеличением размеров, изменением эхогенности при УЗИ. | Часто носит временный характер и проходит после устранения основной причины. Не всегда сопровождается выраженными симптомами. |
| Причины реактивных изменений у детей | 1. Инфекции: Вирусные (ОРВИ, грипп, ротавирус), бактериальные (кишечные инфекции, ангина). 2. Заболевания ЖКТ: Гастрит, дуоденит, холецистит, дискинезия желчевыводящих путей, глистные инвазии. 3. Пищевые факторы: Переедание, употребление жирной, жареной, острой пищи, фастфуда, газированных напитков, пищевые отравления. 4. Аллергические реакции: Пищевая аллергия. 5. Прием некоторых лекарств: Антибиотики, гормоны. 6. Травмы живота. 7. Врожденные аномалии развития ЖКТ. |
Важно выявить и устранить первопричину, так как без этого реактивные изменения могут повторяться или прогрессировать. |
| Симптомы | 1. Боли в животе: Чаще в верхней части живота, вокруг пупка, могут отдавать в спину. Могут быть ноющими, схваткообразными, усиливаться после еды. 2. Диспепсические явления: Тошнота, рвота, отрыжка, вздутие живота, нарушение стула (запор или понос). 3. Общие симптомы: Слабость, снижение аппетита, повышение температуры тела (при инфекциях). |
Симптомы неспецифичны и могут быть похожи на другие заболевания ЖКТ. Для точной диагностики необходим осмотр врача и дополнительные исследования. |
| Диагностика | 1. Сбор анамнеза и осмотр: Врач уточняет жалобы, особенности питания, перенесенные заболевания. 2. Лабораторные исследования: Общий анализ крови (может показать воспаление), биохимический анализ крови (амилаза, липаза – ферменты поджелудочной железы, АЛТ, АСТ, билирубин – показатели функции печени и желчевыводящих путей), копрограмма (анализ кала на перевариваемость пищи). 3. Инструментальные исследования: УЗИ органов брюшной полости (основной метод для выявления изменений в поджелудочной железе, печени, желчном пузыре). В некоторых случаях могут потребоваться ФГДС, КТ, МРТ. |
УЗИ является наиболее доступным и информативным методом для первичной диагностики. |
| Лечение | 1. Диета: Щадящая диета с ограничением жирного, жареного, острого, копченого, газированных напитков. Предпочтение отдается отварной, запеченной, паровой пище. Частое дробное питание. 2. Устранение основной причины: Лечение основного заболевания (инфекции, гастрита, холецистита и т.д.). 3. Медикаментозная терапия: * Ферментные препараты: Для улучшения пищеварения (Креон, Панкреатин). * Спазмолитики: Для снятия боли (Но-шпа, Дюспаталин). * Антациды/ингибиторы протонной помпы: При повышенной кислотности желудка. * Пробиотики: Для восстановления микрофлоры кишечника. * Желчегонные препараты: При дискинезии желчевыводящих путей. |
Лечение всегда комплексное и назначается врачом-гастроэнтерологом или педиатром. Самолечение недопустимо. |
| Прогноз и профилактика | При своевременной диагностике и адекватном лечении прогноз благоприятный. Реактивные изменения обычно полностью проходят. Профилактика: * Рациональное питание. * Своевременное лечение заболеваний ЖКТ. * Избегание переедания и употребления вредной пищи. * Соблюдение гигиены для профилактики кишечных инфекций. |
Регулярные профилактические осмотры у педиатра и УЗИ органов брюшной полости могут помочь выявить проблемы на ранней стадии. |
Интересные факты
Вот несколько интересных фактов о реактивных изменениях поджелудочной железы у детей:
-
Реакция на стресс и питание: Реактивные изменения поджелудочной железы у детей часто возникают как ответ на стрессовые ситуации, такие как инфекции, травмы или неправильное питание. Например, употребление жирной или острой пищи может вызвать воспаление поджелудочной железы, что приводит к реактивным изменениям.
-
Симптомы и диагностика: У детей реактивные изменения могут проявляться через различные симптомы, такие как боль в животе, тошнота, рвота и изменение стула. Однако у маленьких детей эти симптомы могут быть менее выраженными, что затрудняет диагностику. Важно проводить комплексное обследование, включая анализы крови и УЗИ, чтобы правильно оценить состояние поджелудочной железы.
-
Лечение и профилактика: Лечение реактивных изменений поджелудочной железы у детей часто включает диету с ограничением жирной и острой пищи, а также назначение ферментов для улучшения пищеварения. Профилактика включает в себя правильное питание, регулярные физические нагрузки и избежание стрессовых ситуаций, что особенно важно в период роста и развития ребенка.

Симптоматика
Одним из характерных признаков реактивного панкреатита является интенсивная боль, по локализации которой можно определить, какая часть поджелудочной железы подверглась воспалению. Если болевые ощущения сосредоточены в правом подреберье, это указывает на воспалительный процесс в головной части железы.
Боль в области подложечной зоны свидетельствует о поражении тела поджелудочной железы. Неприятные ощущения в левом подреберье указывают на воспаление хвостовой части. При наличии опоясывающей боли можно говорить о вовлечении в процесс всей паренхимы органа.
Симптомы реактивного панкреатита у взрослых могут проявляться следующими признаками:
- боли в эпигастральной области;
- тошнота, сопровождающаяся икотой;
- рвота, в составе которой могут присутствовать слизь и желчь;
- спазмы мышц желудка;
- повышение температуры с ознобом;
- одышка;
- метеоризм, приводящий к вздутию живота;
- выделение липкого пота.
Длительный приступ может сопровождаться частыми позывами к мочеиспусканию и дефекации. Симптоматика данной патологии становится особенно выраженной при несоблюдении режима питания.
Поэтому основное лечение реактивного панкреатита должно включать строгую диету и прием медикаментов.
Если воспаление поджелудочной железы приводит к обострению сопутствующих заболеваний органов ЖКТ, могут появляться такие симптомы, как:
- белесый налет на языке;
- сухость во рту;
- выраженные болевые ощущения;
- нарушения стула, вплоть до поноса;
- повышение температуры до субфебрильных значений.
Кроме того, у пациентов с данным заболеванием могут наблюдаться такие проявления, как отвращение к жирной пище, снижение аппетита, вплоть до его полного отсутствия, изжога и тошнота, а также гиперсаливация.
Проведение ультразвукового исследования не всегда позволяет получить полную картину состояния поджелудочной железы, кроме ее диффузного увеличения. Поэтому для точной диагностики пациентам назначаются дополнительные методы исследования.
Реактивные изменения поджелудочной железы у детей могут возникать в ответ на различные факторы, такие как неправильное питание, стресс или инфекции. Многие родители испытывают беспокойство при услышанном диагнозе, так как он может указывать на воспалительные процессы или нарушения в работе органа. Основные причины таких изменений включают несбалансированное питание, чрезмерное употребление сладостей и жирной пищи, а также наличие хронических заболеваний. Лечение обычно включает коррекцию рациона, назначение ферментов и, в некоторых случаях, медикаментозную терапию. Важно следить за состоянием ребенка и регулярно консультироваться с врачом, чтобы избежать осложнений и обеспечить нормальное функционирование поджелудочной железы. Родителям следует помнить, что ранняя диагностика и адекватное лечение помогут предотвратить серьезные проблемы в будущем.
Что такое реактивные изменения клеток
Термином реактивные изменения в медицине принято называть состояние клеток, пограничное со смертью. Под действием сильных химических, физических или механических раздражителей происходит повреждение структур ткани и на молекулярном, и на клеточном уровне. В ответ на это включаются защитные механизмы: происходит выброс биогенных аминов и биологически активных веществ, изменяются физико-химические свойства цитоплазмы и электролитный баланс. Сама клетка внешне отекает и набухает.
Важно! В ответ на действие раздражителей предельной степени возникают реактивные изменения в клетках поджелудочной железы. Это состояние погранично с некрозом (гибелью клеток), однако в отличие него реактивные изменения – обратимы. Устранить клеточные повреждения на данном этапе представляется возможным. Своевременная терапия на данном этапе заболевания сохранит орган, предотвратит хирургическую операцию, восстановит присущие ему функции.
Таким образом, реактивные изменения — это не диагноз. Это признак серьёзной (иногда опасной) патологии в органе или соседней системе, которая требует безотлагательного медицинского вмешательства после тщательной диагностики.

Определение понятия о реактивных изменениях поджелудочной железы
Реактивные изменения поджелудочной железы представляют собой патологические процессы, возникающие в клеточных структурах органа под воздействием различных механических, физических и химических факторов.
Такие изменения приводят к необратимым последствиям внутри клеток, включая выброс биологически активных веществ и нарушение электролитного и физико-химического баланса, что, в свою очередь, вызывает отек и набухание пораженной ткани.
Реактивные изменения находятся на грани с некрозом, однако они имеют возможность обратного восстановления. При правильно подобранной терапии можно предотвратить разрушение органа, необходимость в хирургическом вмешательстве и развитие серьезных заболеваний.
Для диагностики реактивных изменений поджелудочной железы необходимо провести более тщательное обследование и назначить адекватное лечение с применением всех необходимых методов.
Влияние патологий печени и органов ЖКТ на появление реактивных изменений
Появление реактивных изменений в поджелудочной железе диффузного происхождения образуется при длительном застое желчи и такое состояние не имеет ярко выраженной симптоматики.
Постановка диагноза возможна при проведении УЗИ. Нарушение выработки желчи при различных заболеваниях печени имеет следующие симптомы:
- Тошнота, рвота;
- Боли в верхней части живота с правой стороны;
- Нарушение нормального стула.
На развитие реактивного панкреатита влияют патологии органов ЖКТ. Патология чаще всего возникает при язвенных проявлениях с наличием таких характерных признаков:
- Жидкий стул;
- Постоянная тошнота;
- Вздутие живота.
Реактивные изменения также могут возникнуть при различных поражениях пищевода (образование рефлюксного гастрита). Воздействие кислоты приводит к образованию язвы, что отображается на жизнедеятельности поджелудочной железы.
При образовании реактивных изменений симптомы чаще всего имеют скрытый характер, и точный диагноз устанавливается только после ультразвуковой диагностики.
Взаимосвязь органов и возможные последствия
Поджелудочная железа играет ключевую роль в организме, о чем свидетельствуют следующие функции:
- Внутрисекреторная функция (выработка инсулина для поддержания нормального уровня сахара в крови);
- Внешнесекреторная функция (производство панкреатического сока, содержащего необходимые ферменты для полноценного переваривания пищи).
Паренхима этого органа отвечает за синтез панкреатического сока, который смешивается с желчью и попадает в двенадцатиперстную кишку, способствуя дальнейшему усвоению пищи и образованию пищевого комка.
Такое взаимодействие между органами позволяет организму реагировать на изменения, происходящие в желчном пузыре и поджелудочной железе.
Появление реактивных изменений может привести к различным негативным последствиям, таким как нарушения уровня глюкозы в крови и недостаточная выработка ферментов для пищеварения. Обычно такие патологии наблюдаются при язве желудка, холецистите, гепатите и других заболеваниях органов желудочно-кишечного тракта.
Как устанавливают диагноз?
Для того чтобы установить диагноз о реактивных изменениях поджелудочной железы необходимо провести ряд определенных исследований. Такое состояние характеризует нарушение структуры органа, что может являться причиной образования камней или же опухолей.
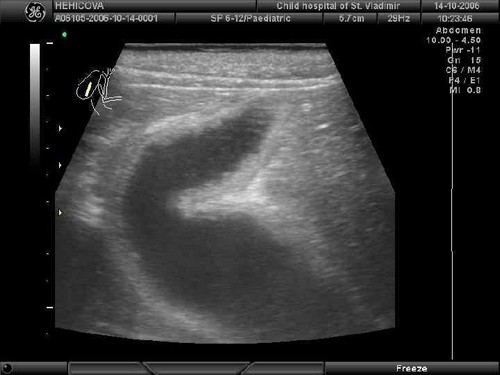
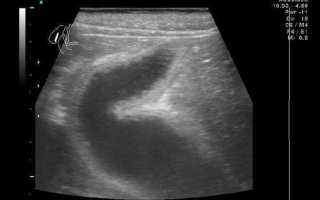
Диагноз устанавливается при наличии нижеприведенных признаков во время ультразвукового исследования:
- Снижение плотности паренхимы и увеличение размеров поджелудочной железы свидетельствует о наличии острого панкреатита;
- Фиброзные изменения отличаются уменьшением размеров поджелудочной железы и увеличением плотности паренхимы;
- Развитие липоматоза обусловлено повышенным уровнем эхогенности и отсутствием изменения размеров органа. Во время УЗИ определяется наличие жировой ткани в паренхиме.
Дополнительно врачи назначают необходимый перечень анализов:
- Общий анализ крови (выраженный лейкоцитоз, повышение СОЭ свидетельствует о наличии воспалительного процесса);
- Биохимия мочи (определение ферментов, которые могут находиться в уретре);
- Биохимический анализ крови (повышение уровня ферментов, которые выделяются поджелудочной железой);
- Копрограмма (изучение кала на предмет выявления непереваренных частиц пищи и наличия жира).
Другие причины проявления реактивной патологии
Панкреатит данного типа нуждается в срочном медицинском вмешательстве. Задержка с лечением может привести к более серьезным последствиям и ухудшению состояния здоровья.
Помимо реакции поджелудочной железы на проблемы с другими органами, она может также негативно реагировать на множество других факторов:
- хронические заболевания – алкоголизм, гастрит, язва и прочие;
- избыточное потребление пищи, вызывающее расстройства желудка;
- частое употребление острого, кислого или жирного питания;
- бесконтрольный прием медикаментов;
- курение и постоянные стрессы;
- механические травмы тканей поджелудочной железы, возникающие в результате сильных ударов в область живота.
Важно! Симптомы этого типа панкреатита включают резкие и острые боли, повышение температуры, сильную тошноту и ощущение тяжести в левом боку. Ни в коем случае не следует заниматься самолечением. Это заболевание требует немедленной госпитализации и консультации специалиста.
Методы диагностики патологии
Диагностика патологии ПЖ должна быть комплексной и определять не только нарушения в строении органа, но и его функциональную сохранность. Поэтому назначаются лабораторные и инструментальные исследования.
Скрининговым методом, определяющим наличие дополнительных образований, изменения в структуре и плотности органа, а также точные размеры железы, ее составных частей и главного протока, является УЗИ. Если этих данных оказывается недостаточно и диагноз неясен, назначаются дополнительные исследования.
Лабораторная диагностика
Обязательными для проведения являются общий анализ крови и определение биохимических показателей:
- общий, прямой и непрямой билирубин;
- общий белок и его фракции;
- диастаза в крови и моче.
Также назначается копрограмма — микроскопическое исследование кала, которое позволяет выявить наличие непереваренных волокон, жиров и других патологических элементов.
Эти анализы играют ключевую роль в дифференциации основной патологии и нарушений функций, помогают определить направления для дальнейших обследований, если это необходимо, и составить план лечения.
Инструментальные методы
Основным, самым удобным и безопасным диагностическим методом является ультразвуковое исследование, при котором, помимо ПЖ, изучают желчный пузырь и все паренхиматозные органы брюшной полости. При неповрежденной ПЖ эхографический метод показывает:
- нормальные размеры;
- однородную ткань;
- отсутствие диффузных или очаговых изменений.
Выявление изменений размеров и диффузных однородных нарушений в паренхиме, равномерно распределенных по всему объему органа, не является диагнозом, а характеризует состояние ПЖ на момент исследования. Играет роль плотность ткани — ее эхогенность.
При реактивном панкреатите имеется снижение плотности паренхимы, умеренные диффузные изменения и нормальные размеры ПЖ.
Значимое увеличение параметров и повышенная эхогенность характерны для острого панкреатита или выраженного обострения хронического воспаления. Увеличение плотности также наблюдается при липоматозных изменениях, когда нормальные клетки ткани замещаются жировыми.
Для установления диагноза одного УЗИ недостаточно. Проводятся эндоскопические исследования:
- ЭФГДС — эзофагофиброгастродуоденоскопия;
- ЭРХПГ — эндоскопическая ретроградная холангиопанкреатография (в тяжелых неясных случаях).
ЭФГДС — рутинный метод исследования для выявления патологии пищевода, желудка и ДПК. Выявленные заболевания в этих органах могут стать главной причиной реактивного панкреатита и изменений ПЖ на УЗИ.
Методика лечения реактивных изменений органа
Лечение реактивных изменений в поджелудочной железе предполагает использование комплексной терапии и необходимость стационарного восстановления в случае тяжелого состояния пациента.
Назначение медикаментозной терапии
При расстройстве работы поджелудочной железы врачи назначают препараты медикаментозного происхождения:
- Лекарства обезболивающего действия (нестероидные противовоспалительные препараты, анальгетики наркотического происхождения);
- Различные спазмолитики (Дротаверин, Но-шпа, Платифиллин);
- Препараты с содержанием ферментов (Мезим, Панкреатин).
Соблюдение диеты
Основным способом терапии заболеваний поджелудочной железы является корректировка питания и строгое соблюдение диеты. Специалисты советуют употреблять пищу небольшими порциями, а в период обострения рекомендуется лечебное голодание.
Со временем в рацион постепенно вводят такие продукты, как сухари, овсяную кашу, галетное печенье, отвар шиповника и чай без сахара. Рекомендуемые продукты включают:
- Нежирные кисломолочные продукты (творог, ряженка, сметана);
- Кисель;
- Черствый хлеб;
- Овощные бульоны;
- Мясо нежирных сортов в отварном виде (курица, кролик, молодая телятина);
- Тушеные овощи и фрукты.
Из повседневного рациона следует исключить следующие продукты:
- Конфеты и кондитерские изделия (торты, шоколад, сладкая выпечка);
- Копчености;
- Жирные наваристые бульоны из мяса;
- Продукты с искусственными добавками, содержащие консерванты и ароматизаторы;
- Кислые фрукты.
Народные средства
Народные средства при образовании реактивных изменений могут дать необходимый эффект воздействия только при обязательном согласовании подобранной методики с врачом:
- Настойка калины. 1 ст. Ложку калины заливают 300 мл кипятка и настаивают в течение 2 часов. Готовый напиток принимают вместо чая на протяжении дня;
- Масло из шиповника. Ежедневная дозировка составляет 15 мл на протяжении 7 дней. Курс лечения можно повторить по истечении 2 месяцев;
- Кизиловый сок. 125 мл продукта разбавляют таким же количеством воды и принимают готовое средство перед употреблением пищи;
- Отвар ириса и горькой полыни. Травы смешивают в равном соотношении по 1 ст. ложке и заливают 200 мл кипятка. Готовое средство принимают 3 раза в день по 1 ст. Ложке перед употреблением пищи;
- Свежевыжатый картофельный сок. Готовое средство принимают по 100 мл 2 раза в день на голодный желудок. Курс лечения 2 недели, который можно повторить через 14 дней;
- Настойка черники. 1 ст. Ложка ягод заливается 300 мл кипятка и настаивается в течение 3 часов. Готовое средство принимают несколько раз в течение дня;
- Отвар бессмертника. 2 ст. Ложки листьев растения заливают 500 мл кипятка и кипятят, раствор на протяжении 30 минут. Готовое средство остужают до комнатной температуры и принимают 2 раза в день по 100 мл.
Лечебные процедуры
Выявленные диффузные изменения в поджелудочной железе имеют вторичный характер и не требуют специального лечения. При своевременном и адекватном лечении основного заболевания состояние поджелудочной железы восстанавливается, поэтому нет необходимости в назначении дополнительных препаратов, чтобы не перегружать органы пищеварительной системы.
К основным лечебным мероприятиям для диффузно измененной поджелудочной железы относятся:
- отказ от употребления алкоголя;
- соблюдение диетического питания;
- ограничение физической активности до достижения полной ремиссии.
Медикаментозное лечение назначается с учетом основной патологии, которая привела к изменениям в железе. Также возможно применение симптоматической терапии, если в анализах обнаружены отклонения и имеются жалобы, указывающие на нарушения функций поджелудочной железы. В таких случаях, в зависимости от состояния пациента и выраженности симптомов, могут быть использованы:
- ферментные препараты;
- спазмолитики;
- средства, уменьшающие газообразование – для снижения метеоризма;
- антисекреторные препараты, которые снижают выработку соляной кислоты, так как она активирует функции поджелудочной железы и увеличивает ее нагрузку.
Какие могут быть последствия реактивных изменений ПЖ?
При своевременной диагностике реактивные изменения паренхимы ПЖ не представляют опасности. Если установлена болезнь, явившаяся причиной патологии в тканях железы, и своевременно назначено лечение – процессы обратимы. При излечивании основного заболевания ткани железы самостоятельно восстановятся.
При отсутствии медицинской помощи, несвоевременной терапии или самолечении клетки железы из пограничного состояния переходят в стадию некроза и погибают. Развивается выраженный воспалительный процесс, который проявляется панкреонекрозом — жизнеопасным состоянием. Функционирование ПЖ резко нарушается, состояние пациента ухудшается, может возникнуть сепсис или шок. Дальнейшие лечебные мероприятия происходят в отделении реанимации или хирургии.
Во избежание тяжелых последствий необходимо внимательно относиться к своим ощущениям, вовремя обращаться к врачу и соблюдать все рекомендации специалиста.
Причины изменения поджелудочной железы
Процесс старения организма является естественным для всех органов и систем, и поджелудочная железа не является исключением. Этот фактор часто становится одной из основных причин изменений в этом органе.
Кроме того, существуют и другие причины. К ним относятся различные воспалительные процессы и заболевания пищеварительной системы. Не менее часто изменения в поджелудочной железе могут быть вызваны серьезными нарушениями обмена веществ. Также подобные состояния могут быть следствием фиброзов и липоматозов.
Стромальные изменения поджелудочной железы
Одним и наиболее распространенных видов изменения поджелудочной железы, являются стромально-сосудистые. Иначе в медицине их называют мезенхимальные. Это своеобразное структурное проявление дисбаланса обменных процессов в соединительных тканях, которые образуются непосредственно в строме органа и стенке сосудов. Они происходят на определенном участке орана, который был сформирован микроциркулярным руслом и окружающими его тканями.
Стромальные изменения поджелудочной железы могут возникать как результат накопления в крови метаболических процессов либо путем инфильтрации, либо неправильного синтеза. Подобные патологии бывают трех типов:
- белковыми;
- жировыми;
- углеводными.
Функциональные изменения поджелудочной железы
В медицинской практике часто встречаются функциональные изменения поджелудочной железы. В ходе этого физиологического процесса происходит нарушение внешнесекреторной функции органа, при этом симптомы проявляются незначительно. Обычно воспалительные процессы в таких случаях отсутствуют.
Поставить диагноз в данном случае довольно сложно. Даже при проведении ультразвукового исследования специалист не всегда может выявить функциональные изменения, так как поражённый орган может выглядеть так же, как и здоровый. Лишь опытный врач способен заметить небольшое увеличение поджелудочной железы.
Кроме того, функциональные изменения могут проявляться такими симптомами, как боль в левой части грудной клетки, снижение аппетита и расстройства стула.
Инволютивные изменения поджелудочной железы
Инволютивные – это возрастные изменения. Процесс старения влияет на все эндокринные и пищеварительные системы и вызывает нарушение энергетических, адаптивных процессов. Причем, данное влияние происходит не только на уровне клеток, но и на уровне всего организма. Особенно инволютивным изменениям подвержена поджелудочная железа.
Проявляется он, прежде всего, снижениями функциональных возможностей органа, в частности, недостаточным синтезом инсулина. В свою очередь, это приводит к нарушению углеводных и жировых обменных процессов.
Дегенеративные изменения поджелудочной железы
Основными факторами, способствующими дегенеративным изменениям в поджелудочной железе, являются сами пациенты. В частности, это связано с их увлечением алкогольными напитками. При этом ни качество, ни объем употребляемого алкоголя не имеют значения для возникновения данной проблемы. Даже однократное употребление значительной дозы спиртного может привести к началу дегенеративных изменений в структуре этого органа, а также вызвать местную гипоксию. Если не принять своевременные медицинские меры, это может привести к развитию хронического панкреатита, некроза, образованию камней в протоках и даже отеку поджелудочной железы.
Изменение цвета поджелудочной железы
Такое состояние относится к диффузным нарушениям поджелудочной железы. Названный признак можно выявить лишь при проведении УЗИ. В ходе данного исследования устанавливается равностороннее изменение эхо-строения всего органа. Это не отдельный, значимый диагноз, а только патологический процесс, который свойственен некоторым видам недуга данного органа.
Наличие искаженного цвета поджелудочной железы является симптомом уменьшения органа либо уплотнения фактуры ее тканей. Причина такого состояния – наличие очага воспаления, склерозирование. Помимо этого, искажение цвета, может произойти вследствие атрофии органа или хирургического вмешательства.
Морфологическое изменение поджелудочной железы
Они формируются на клеточном уровне. Наиболее частой причиной такого состояния являются различные хронические и воспалительные процессы в поджелудочной железе.
На ранних стадиях морфологические изменения в поджелудочной железе могут не проявляться. Проблема становится заметной только тогда, когда она достигает своей максимальной стадии развития. Обычно диагностика проводится с помощью инструментальных и лабораторных методов. Часто состояние определяется по изменениям в химическом и морфологическом составе крови и мочи. В некоторых случаях у пациентов также исследуют желудочный сок.
Такое состояние требует серьезного внимания. В противном случае это может привести к фатальным последствиям.
Реактивная поджелудочная железа у детей
Реактивная поджелудочная железа может быть не только у взрослых людей, но и у детей. Чем старше пациент, тем легче диагностировать заболевание. При появлении такой болезненности ребенок становится беспокойным, плачет. У малышей чаще всего реактивность проявляется уже только в хроническом состоянии, так как симптомы заболевания часто не имеют ярко выраженного характера. В остром периоде появляются резкие боли. Большая часть малышей в таком случае принимает позу эмбриона, ложась на бок и периодически подгибая под себя ноги.
Важная информация: Как вылечить воспаление поджелудочной железы у ребенка
Если проблемы с поджелудочной железой у ребенка уже выявлены, не только в острый период, но и в период ремиссии обязательно надо следить за его питанием как дома, так и в воспитательном, образовательном учреждении. Следить не только за тем, что и когда ест ребенок, как это приготовлено, но и сколько ест малыш. Перекармливать ребенка ни в коем случае нельзя! Лучше питаться маленькими порциями правильно приготовленной пищей, но часто. Нарушения диеты могут вызвать рецидивирующее течение заболевания.
Это должен знать не только родитель заболевшего ребенка, но и тот, кто за ним ухаживает в другое время, и сам ребенок.
Реактивные изменения поджелудочной железы у ребенка важно и нужно диагностировать так оперативно, как только это возможно, чтобы не было осложнений и перехода в хроническую стадию.
Особенности лечения у детей
Лечение начинается с воздействия на проблемный орган, в данном случае — поджелудочную железу. Терапия направлена на облегчение симптомов: уменьшение болевого синдрома, а также купирование приступов тошноты и рвоты. Если есть подозрение на острый панкреатит, ребенка следует немедленно госпитализировать. В отсутствие приступов лечение можно проводить в домашних условиях с использованием следующих препаратов:
| Препарат | Действие препарата | Дозировка для детей |
| Пирензепин | Уменьшает выработку желудочного сока. | Информация о применении у детей отсутствует, поэтому необходимо строго следовать указаниям врача. |
| Фестал | Ферменты, способствующие улучшению пищеварения. | Для детей 6-12 лет – по 1 таблетке 3 раза в день. Для подростков старше 12 лет – по 2 драже. Малышам до трех лет назначается редко и по индивидуальной схеме. |
| Но-шпа | Спазмолитическое средство. | Для детей до года – по 1/3 таблетки до 6 раз в день. Для детей от 6 до 12 лет – по ½ таблетки до 8 раз в день. |
| Раствор глюкозы | Восполнение энергетических затрат. | Вводится внутривенно капельно или подкожно в стационаре по назначению лечащего врача. |
Что делать родителям при первых признаках заболевания?
Окраска сенсорного элемента тест-полоски свидетельствует о наличии кетоновых тел в моче.
При первом проявлении реактивного панкреатита необходимо пересмотреть питание ребенка и исключить из него вредную пищу. Рацион малыша не должен состоять из жирной, жареной, пряной еды. Детям нельзя пить газированные напитки и питаться фаст-футами. Следующим шагом будет визит к врачу и обследования, которые включают в себя ультразвуковые исследования поджелудочной железы и печени, анализы крови и мочи.
Дома в аптечке должны быть тест-полоски на кетоновые тела, которые способны определять наличие или отсутствие панкреатита. Если нет возможности обратиться к врачу, нужно давать малышу как можно больше жидкости, сорбенты. Однако это временные меры, посетить специалиста нужно обязательно. Если больного рвет больше трех раз подряд и у него слабый вид, нужно срочно вызывать карету скорой помощи.
Чем опасны реактивные изменения
При раннем обнаружении изменений в организме они не представляют угрозы для жизни. При условии адекватного лечения основного заболевания все процессы в клетках поджелудочной железы могут быть восстановлены.
Если медицинская помощь не была оказана вовремя или вовсе отсутствовала, клетки, находящиеся в пограничном состоянии, могут перейти в состояние некроза, то есть погибнуть. Со временем этот процесс охватывает всю поджелудочную железу, что приводит к панкреонекрозу – состоянию, представляющему серьезную угрозу для жизни пациента. Поджелудочная железа перестает выполнять свои функции, и состояние больного становится критическим. В случае присоединения сепсиса или шока возможен летальный исход.
Последствия реактивных изменений
Что означает реактивные изменения поджелудочной железы?Термин вызывает много вопросов и даже страх, однако он всего лишь обозначает, что орган дает ответную реакцию на изменения, которые происходят в органах, расположенных рядом. Не обязательно, что причины такого состояния опасны для здоровья и жизни в целом.
Реактивные изменения могут становиться причиной сильного болевого синдрома, перепадов уровня гликемии, изменения работы пищеварительной системы. В случае реактивных изменений паренхима секретирует мало гормональных веществ, принимающих участие в жировом и углеводном обмене, ощущается острая нехватка панкреатического сока и ферментов, необходимых для переваривания пищи. Поэтому на данном этапе так важна сбалансированная диета.
Реактивные изменения поджелудочной железы, вызванные агрессивным воздействием желчевыводящих путей и печени, называются приступом реактивного панкреатита, для него характерны изменения в паренхиме, отечность, увеличение размера органа.
У взрослых и у детей заболевание становится ответом на болезни желудочно-кишечной системы, среди которых чаще всего диагностируются:
- острый и хронический гепатит;
- язвенный колит;
- язва желудка и двенадцатиперстной кишки;
- хроническое течение холецистита.
Вторичные изменения поджелудочной железы происходят в результате застаивания желчи в протоках и желчном пузыре, в паренхиме отмечаются реактивные изменения диффузного характера. Выявить нарушение удается только благодаря ультразвуковому исследованию. Такие проблемы органа обычно диагностируют у грудничков.
Схожие процессы происходят при заболеваниях печени, также изменяется ее функция, отвечающая за секрецию желчи.
Протоковые изменения в поджелудочной железе что это такое? Нарушение становится серьезной проблемой, кроме сильной боли человек страдает от существенных сбоев в работе органа, вплоть до отмирания тканей. Боль ощущается из-за внутрипротоковой закупорки, повышенного давления, раздражения железы пищеварительными ферментами.
Неприятной неожиданностью станут вторичные изменения, поскольку они часто протекают без симптомов, на них редко обращают внимание, ожидая заболевания совсем других внутренних органов. Очаговое воспаление возникает в определенных местах, говорит о злокачественном новообразовании.
В начале процесса размер очагов незначительный, вскоре они распространяются на большую площадь, нарушается отток панкреатического сока, внутри протоков нарастает выраженная гипертония, которая часто оборачивается серьезными осложнениями.
Берут ли в армию при реактивном панкреатите
Категория годности к службе для призывников, страдающих панкреатитом, определяется в статье 59 Расписания болезней.
Пункт «а»: категория «Д». Лица с хронической рецидивирующей формой панкреатита, у которых наблюдаются частые обострения, получают военный билет, а в паспорте ставится штамп, освобождающий их от военной службы как в мирное, так и в военное время.
Пункт «б»: категория «В». Призывники с хронической формой заболевания, у которых обострения происходят чаще двух раз в год, считаются освобожденными от службы в мирное время и зачисляются в запас, однако в военное время они не подлежат призыву.
Пункт «в»: категория «Б». Призывники, страдающие хроническим панкреатитом с редкими обострениями (менее двух раз в год), могут проходить службу по призыву в мирное время.
Лица, получившие категории годности «Д» или «В», освобождаются от военной службы при условии, что степень тяжести их заболевания подтверждена соответствующими медицинскими документами.
Прогноз и профилактика
Если наблюдается неосложненный реактивный процесс в поджелудочной железе, то в этом случае правильно назначенное лечение основного заболевания полностью устранит проблему и орган восстановит свою работу в полном объеме.
Тяжелые формы требуют реанимационных мероприятий, и прогноз в этом случае будет более сомнительным. Профилактика патологии заключается в своевременном выявлении заболеваний, которые могут вызвать проблему. Для предупреждения реактивного панкреатита важно также соблюдать принципы здорового питания, устранить вредные привычки.
Роль психоэмоционального состояния в развитии реактивных изменений
Психоэмоциональное состояние ребенка играет важную роль в развитии различных заболеваний, включая реактивные изменения поджелудочной железы. Стресс, тревога и эмоциональное напряжение могут оказывать значительное влияние на функционирование органов пищеварительной системы, в том числе на поджелудочную железу.
В детском возрасте психоэмоциональные факторы могут быть связаны с различными аспектами жизни, такими как семейные проблемы, школьные нагрузки, конфликты с ровесниками или даже изменения в привычной обстановке. Эти факторы могут вызывать у ребенка стресс, который, в свою очередь, может приводить к нарушению работы поджелудочной железы. В условиях стресса происходит выброс гормонов, таких как адреналин и кортизол, которые могут вызывать спазмы и воспалительные процессы в органах пищеварения.
Кроме того, эмоциональное состояние ребенка может влиять на его пищевые привычки. В стрессовых ситуациях дети могут либо переедать, либо, наоборот, отказываться от пищи. Оба этих состояния могут негативно сказываться на поджелудочной железе. Переедание приводит к повышенной нагрузке на орган, что может вызвать его воспаление, а недостаток питания может привести к недостатку необходимых веществ для нормального функционирования.
Важно отметить, что реактивные изменения поджелудочной железы могут проявляться не только в виде болей в животе или нарушений пищеварения, но и в виде психосоматических расстройств. Дети могут испытывать головные боли, нарушения сна, повышенную утомляемость и другие симптомы, которые могут быть связаны с эмоциональным состоянием.
Для предотвращения реактивных изменений поджелудочной железы у детей необходимо уделять внимание их психоэмоциональному состоянию. Родителям следует создавать комфортную и безопасную обстановку, поддерживать открытое общение с ребенком и помогать ему справляться со стрессом. В некоторых случаях может потребоваться помощь психолога или психотерапевта, чтобы помочь ребенку научиться управлять своими эмоциями и справляться с трудностями.
Таким образом, психоэмоциональное состояние ребенка является важным фактором, который может способствовать развитию реактивных изменений поджелудочной железы. Забота о психическом здоровье ребенка и создание благоприятной эмоциональной среды могут значительно снизить риск возникновения заболеваний и улучшить общее состояние здоровья.
Вопрос-ответ
Что такое реактивные изменения поджелудочной железы у ребенка?
Реактивные изменения поджелудочной железы у ребенка представляют собой ответные реакции органа на различные факторы, такие как воспаление, инфекции или нарушения в работе пищеварительной системы. Эти изменения могут проявляться в виде отека, воспаления или нарушения функции железы, что может привести к проблемам с пищеварением и усвоением питательных веществ.
Какие причины могут вызывать реактивные изменения поджелудочной железы у детей?
Причинами реактивных изменений могут быть различные факторы, включая вирусные или бактериальные инфекции, неправильное питание, аллергические реакции на продукты, а также заболевания других органов пищеварительной системы, такие как гастрит или холецистит. Стресс и наследственные предрасположенности также могут играть роль в развитии этих изменений.
Как проводится лечение реактивных изменений поджелудочной железы у ребенка?
Лечение реактивных изменений поджелудочной железы у детей обычно включает диетотерапию, направленную на снижение нагрузки на орган, а также медикаментозное лечение для устранения воспаления и улучшения пищеварения. Важно также выявить и устранить основную причину изменений, что может потребовать консультации с гастроэнтерологом или другими специалистами.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Реактивные изменения поджелудочной железы могут проявляться через боли в животе, тошноту, рвоту или изменения в стуле. Если ваш ребенок испытывает такие симптомы, не откладывайте визит к врачу.
СОВЕТ №2
Следите за питанием ребенка. Правильное питание играет ключевую роль в поддержании здоровья поджелудочной железы. Избегайте жирной, жареной и острой пищи, а также сладостей. Старайтесь включать в рацион больше овощей, фруктов и нежирных белков.
СОВЕТ №3
Регулярно проходите медицинские обследования. Если у вашего ребенка уже были проблемы с поджелудочной железой, важно регулярно посещать врача для контроля состояния и раннего выявления возможных изменений.
СОВЕТ №4
Обсуждайте с врачом возможные причины изменений. Реактивные изменения могут быть вызваны различными факторами, такими как инфекции, стресс или неправильное питание. Понимание причин поможет вам лучше справляться с ситуацией и предотвратить рецидивы.