Диабетическая гангрена — серьезное осложнение сахарного диабета, способное привести к потере конечностей и угрожающее жизни. В статье рассмотрим основные причины гангрены у диабетиков и факторы, способствующие ее развитию. Понимание этих аспектов важно для своевременной диагностики и профилактики, что поможет сохранить здоровье и качество жизни пациентов.
Гангрена – осложнение диабета
Наиболее распространенными и опасными для жизни осложнениями сахарного диабета являются сосудистые поражения и гнойно-некротические изменения в нижних конечностях. Благодаря инсулиновой терапии уровень смертности от диабетической комы снизился с 47,7% до 1,2%. Однако, в то же время, смертность от сосудистых осложнений возросла с 21,1% до 77%. Основной причиной летальности являются диабетические гангрены нижних конечностей, ампутация которых составляет 30-35% среди всех пациентов с инсулиновой недостаточностью.
Прогноз становится еще более тревожным, если учесть, что почти у половины пациентов после ампутации в течение 2-3 лет требуется ампутация и другой конечности. Это связано с тем, что при сахарном диабете наблюдается обширное поражение сосудистой системы, в первую очередь развивается микроангиопатия, которая играет важную роль в нарушении трофики и возникновении ишемии.
Диабетическая гангрена представляет собой серьезное осложнение сахарного диабета, и врачи акцентируют внимание на необходимости своевременной диагностики и лечения. Основной причиной возникновения гангрены у пациентов с диабетом является нарушение кровообращения и снижение иммунной функции, что делает ткани более подверженными инфекциям. Повышенный уровень сахара в крови приводит к повреждению нервов и сосудов, что, в свою очередь, снижает чувствительность и затрудняет заживление ран. Врачи подчеркивают, что профилактика играет ключевую роль: регулярный контроль уровня глюкозы, уход за ногами и своевременное обращение к специалистам могут существенно снизить риск развития гангрены. Важно помнить, что раннее вмешательство и комплексный подход к лечению могут сохранить конечности и улучшить качество жизни пациентов.
Диабетическая гангрена является серьезным осложнением сахарного диабета, возникающим в результате недостаточного кровоснабжения и повреждения тканей. Эксперты отмечают, что основными причинами развития гангрены являются невропатия, которая приводит к потере чувствительности, и сосудистые нарушения, вызывающие ишемию. При этом даже незначительные травмы или инфекции могут перерасти в серьезные проблемы, так как диабет снижает иммунный ответ организма. Важно, чтобы пациенты с диабетом регулярно проходили обследования и следили за состоянием своих конечностей. Профилактика, включая контроль уровня сахара в крови и своевременное лечение ран, играет ключевую роль в предотвращении этого опасного состояния.

Причины гангрены конечностей во время диабета
Основная причина ишемии при диабете связана со снижением перфузионного давления в артериальной магистрали дистальнее зоны окклюзии, либо в нарушении микроциркуляторного кровообращения. В свою очередь, исчезновение градиента давления между артериальным и венозным отделами капиллярного русла сопровождается венозным стазом, стойкими локальными нарушениями микроциркуляции и обменных процессов в тканях. Как следствие этих трофических расстройств, возникают язвенно-некротические нарушения в дистальных отделах нижних конечностей.
В свою очередь, гиперлипидемия, нарушение биосинтеза жирных кислот, диспротеинемия, активация процессов перекисного окисления липидов, дисбаланс некоторых микроэлементов, а также – накопление в крови контринсулярных гормонов, кининов, простагландинов усугубляют нарушения транскапиллярного обмена и способствуют появлению дистрофических изменений в тканях нижних конечностей больного сахарным диабетом. Развитие микроангиопатий связано также и с тканевым ацидозом и хроническим ДВС-синдромом – гиперкоагуляцией и микротромбозом.
Известно, что у 20-25% больных сахарным диабетом даже при неудовлетворительном гликемическом контроле не наблюдается тяжелых сосудистых осложнений. Напротив, в 5% случаев выраженные микроангиопатии развиваются при умеренной гликемии и может даже быть первичным проявлением сахарного диабета. На иммунный механизм сосудистых повреждений указывает повышенное содержание активированных Т-лимфоцитов с HLA-DR. Активация клеточною звена иммунной системы не связана с бета-клетками поджелудочной железы. Иммунные комплексы, состоящие из инсулина и антител к ним, находят в базальной мембране капилляров сетчатки и почек.
Отмечена и перекрестная реакция антител с гепаринсульфатом базальных мембран-капилляров, что позволяет предположить значимость антител к ДНК I типа для развития диабетических нефропатий. Характерное для сахарного диабета нарастающее сужение просвета капиллярного русла, изменения реологических и адгезивных свойств крови, образование микротромбов при нарушении ее фибринолитической активности являются теми компонентами, которые в конечном итоге дают клинику осложненных микроангиопатий.
| Причина гангрены при сахарном диабете | Механизм развития | Последствия |
|---|---|---|
| Диабетическая нейропатия | Повреждение нервов приводит к потере чувствительности, что затрудняет своевременное обнаружение травм и инфекций. Нарушается регуляция кровотока и потоотделения, что делает кожу сухой и склонной к трещинам. | Неосознанные травмы, язвы, инфицирование, некроз тканей. |
| Диабетическая ангиопатия (макро- и микроангиопатия) | Поражение крупных и мелких кровеносных сосудов приводит к сужению их просвета, нарушению кровоснабжения тканей (ишемии). | Недостаток кислорода и питательных веществ в тканях, замедленное заживление ран, некроз, гангрена. |
| Снижение иммунитета | Высокий уровень глюкозы в крови нарушает функцию иммунных клеток, делая организм более восприимчивым к инфекциям. | Быстрое распространение инфекции, трудности в борьбе с патогенами, усугубление некротических процессов. |
| Деформация стопы (диабетическая стопа) | Изменения в костях и суставах стопы, вызванные нейропатией, приводят к образованию точек повышенного давления и деформаций, что увеличивает риск образования язв. | Постоянное травмирование кожи, образование язв, инфицирование, развитие гангрены. |
| Недостаточный контроль уровня глюкозы в крови | Хронически высокий уровень сахара в крови является основной причиной развития всех вышеперечисленных осложнений. | Ускоренное прогрессирование нейропатии, ангиопатии, снижение иммунитета, что в конечном итоге приводит к гангрене. |
| Курение | Никотин сужает кровеносные сосуды, ухудшая кровоток, особенно в нижних конечностях, и усугубляет ишемию. | Ускорение развития ангиопатии, значительное повышение риска гангрены. |
| Травмы и микротравмы | Даже незначительные повреждения кожи (порезы, мозоли, ожоги) у пациентов с диабетом могут стать входными воротами для инфекции и привести к развитию гангрены из-за нарушенного кровоснабжения и сниженного иммунитета. | Инфицирование, воспаление, некроз тканей. |
Интересные факты
Вот несколько интересных фактов о диабетической гангрене:
-
Нарушение кровообращения: У пациентов с сахарным диабетом часто наблюдаются проблемы с кровообращением, особенно в конечностях. Это связано с диабетической ангиопатией, которая приводит к сужению сосудов и снижению притока крови. Недостаток кислорода и питательных веществ может способствовать развитию гангрены.
-
Невропатия и потеря чувствительности: Диабетическая невропатия, которая возникает из-за высокого уровня сахара в крови, может привести к потере чувствительности в ногах. Это означает, что пациенты могут не замечать травмы или инфекции, что увеличивает риск развития гангрены, поскольку поврежденные участки не получают необходимого лечения.
-
Роль инфекции: Инфекции играют ключевую роль в развитии диабетической гангрены. У пациентов с диабетом иммунная система может быть ослаблена, что делает их более уязвимыми к инфекциям. Бактерии, такие как Streptococcus и Staphylococcus, могут быстро размножаться в поврежденных тканях, что приводит к некрозу и гангрене.
Эти факты подчеркивают важность контроля уровня сахара в крови и регулярного медицинского наблюдения для предотвращения серьезных осложнений, таких как диабетическая гангрена.
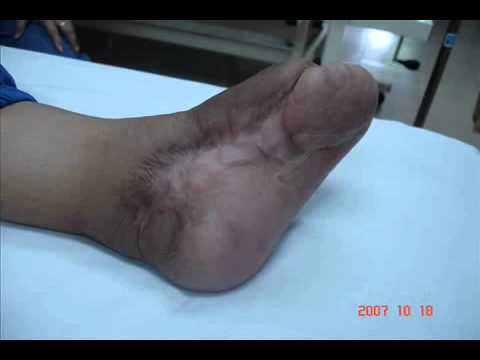
Почему гангрена не болит
Отсутствие болевых ощущений при диабетической гангрене связано с преждевременной гибелью чувствительных рецепторов, что происходит из-за метаболического ацидоза, возникающего на фоне нарушений углеводного обмена, капиллярного кровообращения и гипоксии. Многие пациенты не подозревают о наличии у себя сахарного диабета, и только появление гангрены на пальцах ног заставляет их обратиться к врачу, который при обследовании впервые ставит диагноз инсулиновой недостаточности. Различные микротравмы, такие как мозоли, потертости, вросшие ногти, а также отморожения и ожоги от грелок, способствуют развитию диабетической гангрены. К факторам риска также относятся алкоголизм, курение и частые невриты. Однако установить непосредственную причину перехода микроангиопатий в гангрену зачастую не удается, так как заболевание развивается незаметно.
Нерегулярное лечение сахарного диабета и частые случаи его декомпенсации способствуют возникновению и прогрессированию диабетических гангрен. Это подтверждают наши наблюдения за 450 пациентами с диабетическими гангренами нижних конечностей, которые перенесли оперативное вмешательство. Выяснили, что только 27% больных регулярно получали инсулин или сахароснижающие препараты, 51% — периодически, а 22% — вовсе не получали антидиабетическое лечение. Именно у пациентов из последней группы наблюдалось быстрое распространение гнойно-некротического процесса (влажная гангрена) на голень, тяжелая декомпенсация сахарного диабета (у 21%) и высокая летальность.
Диабетическая гангрена — это серьезное осложнение, которое возникает у людей с сахарным диабетом. Основной причиной ее появления является нарушение кровообращения и снижение чувствительности в конечностях, что приводит к травмам и инфекциям. Многие пациенты не всегда осознают опасность мелких порезов или мозолей, которые могут перерасти в гангрену. Важно помнить, что высокие уровни сахара в крови замедляют заживление ран и увеличивают риск инфекций. Врачи настоятельно рекомендуют регулярно проверять состояние ног и обращаться за медицинской помощью при первых признаках воспаления. Профилактика включает контроль уровня глюкозы, правильный уход за кожей и ношение удобной обуви. Забота о собственном здоровье и регулярные осмотры у специалистов могут значительно снизить риск развития этого опасного состояния.
Атеросклероз у пожилых людей
У лиц более пожилого возраста с диабетическими ангиопатиями нередко обнаруживают и атеросклеротические изменения в артериях малого, среднего и крупного калибров. Таким образом, при инсулиновой недостаточности могут быть не только микроангиопатии, но и комбинации микро— и макроангиопатий сосудов нижних конечностей (А.С-.Ефимов, 1986; H.Hjortrap, 1983). При сочетании атеросклеротической и диабетической гангрены боль в нижних конечностях носит перемежающий характер, пульс на артериях стоп не определяется.
В последние годы в литературе появился термин — «стопа больного диабетом», или «стопа диабетика».

Диагностика гангрены при диабете
При бактериологическом анализе образцов, взятых с поверхности язвенно-некротического дефекта, обычно выявляется полиморфная микрофлора, среди которой чаще всего встречается золотистый стафилококк и неспорогенные анаэробные бактерии. Важно отметить, что микробный состав на поверхности раны и в глубине гнойно-воспалительного процесса зачастую различается.
Значительный вклад в развитие данной области хирургии и эндокринологии внесли исследования Дуанта УЛэмба, проведенные в 1994 году. В ходе экспериментов и клинических наблюдений, посвященных микрофлоре при диабетической гангрене стопы, он обнаружил, что неклостридиальные анаэробы встречаются в 10 раз чаще, чем аэробные бактерии в гнойных ранах. Для выделения анаэробов требуется от 7 до 10 дней и более, в процессе чего они выделяют токсины, такие как коллагеназа, фибринолизин, дезоксирибонуклеазу и рибонуклеазу.
Исследователь также установил, что при размножении бактерий на костной ткани формируется гликокаликс — защитная оболочка, представляющая собой сетчатую структуру из экзополисахаридного полимера, вырабатываемого микроорганизмами. В состав гликокаликса входит капсула, окружающая бактериальную клетку, а также «слизь», выделяемая клетками и адгезирующая к окружающим тканям. Гликокаликс способствует сцеплению микроорганизмов между собой, образуя микроколонии, и их прикреплению в естественной среде — на костях и искусственных протезах. Микроколонии формируют биопленку, состоящую из бактерий и гликокаликса, что обеспечивает их устойчивость к действию сурфактантов, антибиотиков и антител, а также делает их невосприимчивыми к фагоцитозу. Данные электронных микроскопических исследований биопленок, покрывающих кости, продемонстрировали сложность и важность гликокаликса в лечении остеомиелита костей при сахарном диабете.
Гангрена при сахарном диабете: лечение
Для ликвидации 80% колоний неклостридиальных анаэробов на поверхности инфицированной кости требуется концентрация клиндамицина, равная 0,25 минимальной подавляющей концентрации (МПК). И только доза препарата, соответствующая МПК 1, оказывалась эффективной. Субингибирующие концентрации клиндамицина способствуют восстановлению и усилению фагоцитоза окруженных гликокаликсом микробов рода Bacteroides.
Механизм разрушения гликокаликса при использовании клиндамицина окончательно не установлен. Однако показано, что под влиянием этого антибиотика гликокаликс теряет свои антифагоцитарные свойства.
Полученные данные позволяют уяснить причины неэффективности антибиотикотерапии при лечении диабетической гангрены, остеолиемита костей стопы из-за наличия полимикробной микрофлоры с преобладанием неспорогенных анаэробов, трудностей их выделения и идентификации.
Лечение «стопы больного диабетом» — сложная и трудная задача, так как она нередко заканчивается ампутацией. При развитии гнойной деструкции костной ткани лечение должно быть направлено прежде всего на разрыв «феномена взаимного отягощения» путем раскрытия и дренирования гнойного очага. Восстановление нарушенного гомеостаза и, в первую очередь, углеводного обмена, обязательное введение антибиотиков с учетом их чувствительности к микрофлоре и других препаратов составляют комплекс интенсивной корригирующей терапии больных с диабетической гангреной или «стопой диабетика». Своевременно начатая антибактериальная терапия способствует купированию процесса деструкции костей и устранению свищей.
Виды ампутаций при гангрене у диабетиков
Ранее считалось, что при диабетических гангренах необходимо проводить только высокие ампутации бедра. Однако сегодня, в отличие от атеросклеротической гангрены или гангрены, вызванной тромбозом, все чаще применяются более щадящие методы ампутации. Это означает, что у пациентов с диабетом удаляются только пораженные участки конечностей, в то время как здоровые ткани остаются нетронутыми. Такой подход может помочь организму немного восстановить иммунные функции, однако он не гарантирует защиту от повторных некрозов, и диабетическая гангрена может возникнуть вновь.
Некоторые специалисты, сталкиваясь с ограниченной формой диабетической гангрены, на первом этапе лечения гнойного очага прибегают к трансметатарзальной ампутации стопы. Эта процедура осуществляется в два этапа: сначала удаляется часть стопы, а затем, после формирования грануляций, кожный дефект закрывается с помощью аутотрансплантата. При таком подходе уровень летальности снижается до 1-2%, в то время как при высоких ампутациях он может достигать 30-40%.
Лечение влажной гангрены
При поступлении больною с влажной гангреной пораженную конечность обкладывают пузырями со льдом (гипотермия), внутриартериально 1—2 раза в сутки вводят антибиотики широкого спектра действия, разведенные новокаином, вместе с 10—15 тыс. ЕД гепарина. Одновременно внутривенно вливают 2,5—4% раствор гидрокарбоната натрия, раствор Рингера-Локка или другие препараты. Через 1—3 сут в большинстве случаев удается локализовать гангренозный процесс, ликвидировать лимфангоит и в дальнейшем ограничиться ампутацией пальцев, частью стопы или голени. Некрэктомию не следует применять до тех пор, пока не появится четкая демаркационная линия. В целях предупреждения распространения инфекции с пальцев стопы на голень во время экзартикуляции следует пересечь соответствующие сухожилия в пределах здоровых тканей, которые удаляют в дистальном направлении вместе с некротическими тканями ампутированных пальцев стоп.
Симптомы гангрены при диабете
Одним из проявлений «диабетической стопы» являются невропатии, при которых происходит повреждение как вегетативной, так и соматической иннервации. При соматической дезиннервации возникают различные нарушения болевой, тактильной и вибрационной чувствительности. Эти изменения увеличивают риск травмирования кожи стопы. В случае двигательной дезиннервации наблюдается атрофия мышц стопы, что внешне проявляется в виде деформации, напоминающей «когтевидную» стопу — пальцы фиксируются в согнутом положении.
При нарушении вегетативной иннервации происходит дегенерация потовых и сальных желез, что приводит к сбоям в терморегуляции стопы, а сухая кожа становится более уязвимой, что может вызвать локальный некроз.
Из-за микроангиопатии сосудов кожи при сахарном диабете и гиперкоагуляции крови возникает феномен «концевых артериол». Кровоснабжение пальцев стопы осуществляется только через один центральный артериальный ствол, так как происходит тромбирование соединительных и коллатеральных сосудов. Это приводит к нарушению кровотока в данной артерии и, как следствие, к гангрене пальцев.
Любой гнойный процесс в области центрального подошвенного пространства может спровоцировать гангрену второго, третьего и четвертого пальцев стопы. Развитие флегмоны латерального или медиального подошвенного пространства может привести к гангрене первого и пятого пальцев.
При нормальном кровообращении тромбоз артериол возникает только по краям воспалительного очага, и после его устранения происходит реканализация тромбированных сосудов.
Демаркационная линия некроза четко выражена, болезненность ощущается только в начале развития некроза, когда пораженные участки имеют багрово-синий цвет. Эти участки, являясь входными воротами для инфекции, необходимо преобразовать из состояния гниения в «мумификацию» с помощью всех доступных методов местного медикаментозного лечения.
Наличие флегмоны на тыле стопы не должно служить основанием для ампутации конечности, так как в таких случаях возможно купирование процесса с помощью консервативных методов. В отличие от атеросклеротической гангрены, при сахарном диабете и гнойно-некротических поражениях стопы можно проводить щадящие органосохраняющие операции с формированием опорной стопы.
Наш опыт показывает, что ампутация одного или нескольких пальцев стопы в суставах Шопара или Лисфранка с последующей аутодермопластикой может быть выполнена у 30-35% пациентов с сахарным диабетом, у которых развился гангренозно-некротический процесс. При этом важно учитывать ряд общих и местных факторов.
Профилактика гангрены при сахарном диабете
Во-первых, сахарный диабет поддается коррекции при интенсивной терапии и иссечении гнойно-некротического очага. Во-вторых, внутриартериальная или внутривенная антибактериальная терапия способствует купированию гнойного процесса и нормализации температуры тела. В-третьих, должна быть хорошая артериализация стопы (сохранение пульса, температура кожи на 1—2° С ниже, чем на голени, хорошая кровоточивость при хирургической обработке гнойно-некротического очага). Наконец, сохранение большей части кожи при незначительном отеке стопы. Использование ультразвука и лазера во время и после операции повышают шанс сохранения культи стопы от повторного некроза и нагноения, в чем мы неоднократно убеждались в своей повседневной работе.
В целях профилактики дальнейшего прогрессирования микроангиопатий и в лечебных целях в начальной стадии диабетической гангрены ряд авторов рекомендуют произвести поясничную симпатэктомию. Однако эта операция часто мало эффективна. При распространенной обширной диабетической гангрене некоторые хирурги считают целесообразным выполнение эпи-нефрэкгомии. Другие хирурги предложили технически сложную операцию — гипофизэктомию с постоянной заместительной терапией. Однако все попытки улучшить состояние больного при диабетических микроангиопатиях (гангренах) путем эпинефрэктомии или гипофизэктомии не дают стойких результатов.
Приостановить дальнейшее прогрессирование поражения сосудов может только длительное и систематическое патогенетическое лечение, включающее назначение оптимальных доз инсулина, сахаропонижающих препаратов, а также лекарственных средств, улучшающих реологические свойства крови и нормализующих процессы гемостаза, КОС и других сторон гомеостаза, крайне неустойчивых при сахарном диабете.
Роль контроля уровня сахара в крови в предотвращении гангрены
Контроль уровня сахара в крови является одним из ключевых факторов в профилактике диабетической гангрены. Уровень глюкозы в крови напрямую влияет на здоровье сосудов и нервной системы, что, в свою очередь, может предопределять риск развития осложнений, таких как гангрена.
При сахарном диабете высокий уровень сахара в крови приводит к повреждению мелких кровеносных сосудов (микроангиопатия) и нервов (нейропатия). Это может вызвать ухудшение кровообращения в конечностях, что делает их более уязвимыми к инфекциям и гангрене. Нормализация уровня глюкозы помогает предотвратить эти изменения и сохранить здоровье тканей.
Существует несколько механизмов, через которые высокий уровень сахара в крови способствует развитию гангрены:
- Снижение иммунной функции: Хроническая гипергликемия ослабляет иммунный ответ организма, что делает его менее способным бороться с инфекциями. Это особенно важно для диабетиков, так как инфекции могут быстро прогрессировать и приводить к гангрене.
- Проблемы с заживлением ран: Высокий уровень сахара замедляет процессы заживления, что увеличивает риск инфицирования даже незначительных повреждений кожи. Если рана не заживает должным образом, это может привести к некрозу тканей.
- Сосудистые нарушения: Повышенный уровень глюкозы вызывает повреждение стенок сосудов, что приводит к их сужению и ухудшению кровоснабжения. Это может вызвать ишемию (недостаток кислорода) в тканях, что также способствует развитию гангрены.
Для предотвращения гангрены важно поддерживать уровень сахара в крови в пределах целевых значений. Это можно достичь с помощью:
- Регулярного мониторинга: Самоконтроль уровня глюкозы позволяет своевременно выявлять отклонения и корректировать лечение.
- Сбалансированного питания: Правильное питание с низким содержанием углеводов и высоким содержанием клетчатки помогает контролировать уровень сахара.
- Физической активности: Умеренные физические нагрузки способствуют улучшению чувствительности к инсулину и снижению уровня сахара в крови.
- Медикаментозной терапии: При необходимости назначение инсулина или других гипогликемических препаратов может быть критически важным для поддержания нормального уровня сахара.
Таким образом, контроль уровня сахара в крови является важным аспектом профилактики диабетической гангрены. Поддержание гликемического контроля не только снижает риск развития осложнений, но и улучшает общее качество жизни пациентов с сахарным диабетом.
Вопрос-ответ
Почему возникает гангрена при сахарном диабете?
Влажная гангрена при сахарном диабете. Основная причина – в результате тромбоза резко нарушается кровоснабжение. Ткани отмирают быстро, инфекционный процесс переходит на близлежащие участки. Пострадавшая конечность становится сине-фиолетового оттенка, появляется запах гниения.
Причины появления гангрены?
Причиной гангрены могут быть отморожения, ожоги, травмы, инфекция, но чаще всего она возникает при недостаточном кровоснабжении органа (подобное состояние называется ишемией). Наиболее часто кровообращение нарушается в нижних конечностях и приводит к омертвению пальцев, стопы или всей ноги.
Почему у диабетиков чернеют ноги?
Если раны не лечить, они могут инфицироваться и развиться в гангрену — состояние, при котором ткани тела отмирают из-за недостатка кровоснабжения. К распространённым симптомам относятся: изменение цвета кожи — кожа или ногти на ногах могут пожелтеть, затем стать коричневыми и чёрными.
Почему чернеют ноги при сахарном диабете?
Недостаток кислорода и питательных веществ в тканях ног приводит к потемнению эпидермиса. Возможно образование небольших язвочек, которые в силу особенностей протекания сахарного диабета не заживают самостоятельно. В подобные повреждения с легкостью проникают болезнетворные микроорганизмы, способные вызвать воспаление.
Советы
СОВЕТ №1
Регулярно контролируйте уровень сахара в крови. Поддержание нормального уровня глюкозы поможет предотвратить осложнения, такие как диабетическая гангрена. Используйте глюкометр и следуйте рекомендациям врача по диете и медикаментам.
СОВЕТ №2
Обратите внимание на состояние своих ног. Ежедневно проверяйте кожу на наличие порезов, трещин или изменений цвета. При первых признаках повреждений обращайтесь к врачу, чтобы избежать развития инфекции и гангрены.
СОВЕТ №3
Поддерживайте здоровый образ жизни. Регулярные физические нагрузки, сбалансированное питание и отказ от курения помогут улучшить общее состояние здоровья и снизить риск осложнений, связанных с диабетом.
СОВЕТ №4
Посещайте врача регулярно. Профилактические осмотры и консультации с эндокринологом помогут выявить проблемы на ранних стадиях и скорректировать лечение, что снизит риск развития диабетической гангрены.










