Хронический калькулезный панкреатит — серьезное заболевание поджелудочной железы, ухудшающее качество жизни и приводящее к осложнениям. В статье рассмотрим основные аспекты лечения, современные подходы и методы, облегчающие симптомы и улучшающие здоровье. Правильное лечение и профилактика обострений помогут пациентам справиться с болезнью и предотвратить ее развитие, что делает эту информацию важной и полезной.
Симптомы воспаления поджелудочной железы
Клинические проявления калькулезного панкреатита зависят от типа патологического процесса в организме. Как уже упоминалось, он может быть острым или хроническим. Кроме того, на симптомы влияет расположение камней.
Часто вместе с панкреатитом выявляется некалькулезный холецистит – воспаление желчного пузыря, не связанное с образованием камней. Это состояние также известно как бескаменный холецистит. Поэтому клиническая картина может включать симптомы других заболеваний.
Если конкременты находятся в головке поджелудочной железы, пациент ощущает боль в центральной части живота. При локализации в теле боли возникают в правом подреберье, а если камни находятся в хвосте, болевой синдром ощущается в левом подреберье. Когда камни располагаются в головке, теле и хвосте одновременно, боль может носить опоясывающий характер.
Заподозрить калькулезный панкреатит можно по следующим признакам:
- Долгосрочные запоры, при этом стул имеет жидкую консистенцию и содержит остатки непереваренной пищи, а также неприятный запах.
- Постоянная тошнота, иногда сопровождающаяся рвотой.
- Снижение веса.
- Увеличение частоты сердечных сокращений.
- Повышенное потоотделение.
Если камни распределены по всей поджелудочной железе, у пациента может развиться нарушение усвоения сахара, что приводит к сахарному диабету. В таких случаях болевой синдром может быть слабовыраженным или отсутствовать вовсе.
Прогноз выздоровления пациентов зависит от тяжести и формы заболевания, а также от своевременности оказания медицинской помощи.
Врачи подчеркивают, что хронический калькулезный панкреатит требует комплексного подхода к лечению. Основное внимание уделяется диетотерапии, которая предполагает исключение жирной и острой пищи, а также алкоголя. Специалисты акцентируют внимание на важности регулярного питания и контроля за потреблением углеводов. Медикаментозная терапия направлена на облегчение болей и восстановление функций поджелудочной железы. В некоторых случаях может потребоваться хирургическое вмешательство для удаления камней, что значительно улучшает качество жизни пациентов. Врачи также рекомендуют регулярные обследования для контроля состояния и предотвращения обострений.
Хронический калькулезный панкреатит представляет собой сложное заболевание, требующее комплексного подхода к лечению. Эксперты подчеркивают важность индивидуального выбора терапии, учитывающего стадию заболевания и общее состояние пациента. Одним из ключевых аспектов является соблюдение диеты, богатой белками и низкой по содержанию жиров, что способствует снижению нагрузки на поджелудочную железу.
Кроме того, медикаментозная терапия, включая ферментные препараты, может значительно улучшить качество жизни пациентов, облегчая симптомы и способствуя лучшему усвоению пищи. В некоторых случаях рекомендуется хирургическое вмешательство для удаления камней, что также может привести к улучшению состояния.
Важно, чтобы лечение проводилось под контролем специалистов, что позволит избежать осложнений и повысить эффективность терапии. Регулярные обследования и мониторинг состояния здоровья являются необходимыми для достижения стабильной ремиссии и предотвращения обострений.

Что такое калькулезный панкреатит
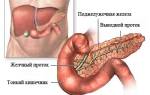
Данное заболевание является воспалительной патологией, поражающей полость поджелудочной железы, характеризующейся отложением кальцинатов в полости данного органа. Образование камней, или кальцинатов в зоне выводных протоков железы происходит вследствие развития заболевания, ведущего к изменению химической структуры панкреатического сока.
В большинстве случаев, появляющиеся конкременты, образованы из углекислой извести либо фосфорнокислой, а также обладают небольшими размерами, напоминающими крупинки белого песка с пористой структурой.
Хронический калькулезный панкреатит зачастую поражает возрастных женщин, старше 45 лет и называется, как камни в поджелудочной. Причиной развития данного заболевания является наличие следующих факторов:
- чрезмерный уровень употребления спиртосодержащих напитков,
- прогрессирующая стадия холецистита,
- гепатит группы В либо С,
- продолжительный хаотичный прием антибиотических препаратов,
- язвенное поражение 12-ти перстной кишки,
- желчнокаменная патология, поражающая полость желчевыводящих протоков, желчного пузыря либо печень.
| Метод лечения | Описание | Показания |
|---|---|---|
| Диетотерапия | Строгое соблюдение диеты с ограничением жиров, жареной, острой пищи, алкоголя. Частое дробное питание. | Обострение панкреатита, профилактика обострений, снижение нагрузки на поджелудочную железу. |
| Ферментная заместительная терапия | Прием препаратов, содержащих пищеварительные ферменты (липаза, амилаза, протеаза) для улучшения пищеварения. | Экзокринная недостаточность поджелудочной железы, мальабсорбция, стеаторея. |
| Обезболивающая терапия | Применение анальгетиков (НПВС, спазмолитики, при сильных болях – опиоиды) для купирования болевого синдрома. | Острые приступы боли, хронический болевой синдром. |
| Антисекреторная терапия | Применение ингибиторов протонной помпы (ИПП) или Н2-блокаторов для снижения кислотности желудочного сока. | Снижение стимуляции поджелудочной железы, профилактика язвенных осложнений. |
| Хирургическое лечение | Удаление камней из протоков поджелудочной железы, дренирование кист, резекция части железы. | Неэффективность консервативной терапии, осложнения (обструкция протоков, кисты, абсцессы, рак). |
| Эндоскопическое лечение | Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с удалением камней, стентированием протоков. | Обструкция протоков камнями, стриктуры протоков. |
| Витаминотерапия | Прием жирорастворимых витаминов (A, D, E, K) при их дефиците, вызванном мальабсорбцией. | Дефицит жирорастворимых витаминов, остеопороз. |
| Лечение осложнений | Индивидуальный подход к лечению сахарного диабета, панкреатических кист, асцита и других осложнений. | Развитие специфических осложнений хронического панкреатита. |
Интересные факты
Вот несколько интересных фактов о хроническом калькулезном панкреатите и его лечении:
-
Роль диеты: Одним из ключевых аспектов лечения хронического калькулезного панкреатита является строгое соблюдение диеты. Пациентам рекомендуется избегать жирной пищи, алкоголя и острых блюд, что помогает снизить нагрузку на поджелудочную железу и уменьшить воспаление.
-
Эндоскопические методы: В последние годы эндоскопические методы лечения, такие как эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), становятся все более популярными. Эти процедуры позволяют удалять камни из желчных протоков и поджелудочной железы, что может значительно облегчить состояние пациента и снизить риск осложнений.
-
Фармакотерапия: Современные подходы к лечению хронического калькулезного панкреатита включают использование ферментных препаратов, которые помогают улучшить пищеварение и усвоение питательных веществ. Это особенно важно, поскольку у пациентов с этим заболеванием часто наблюдаются проблемы с усвоением пищи и потеря веса.

Симптомы и признаки заболевания
Симптомы заболевания зависят от степени поражения поджелудочной железы, местоположения кальцификатов (камней) и формы развития патологии — острого или хронического калькулезного панкреатита. Рассмотрим ключевые признаки этого состояния:
- Изменения в стуле, включая запоры.
- Отсутствие желтушности кожи, что является характерным признаком данной болезни.
- Появление тошноты, которая может привести к рвоте.
- Увеличение потливости.
- Снижение общего веса пациента.
- Ускорение сердечного ритма.
Важно отметить, что при поражении всей поджелудочной железы кальцификатами может развиваться сопутствующее заболевание — сахарный диабет. В этом случае болевые ощущения в области живота могут быть слабо выражены или вовсе отсутствовать.
Хронический калькулезный панкреатит — это серьезное заболевание, требующее внимательного подхода к лечению. Многие пациенты отмечают, что ключевым фактором их выздоровления стало изменение образа жизни и питания. Врачи настоятельно рекомендуют соблюдать строгую диету, исключая жирные и острые блюда, а также алкоголь. Некоторые пациенты делятся положительным опытом использования фитотерапии и народных средств, таких как травяные отвары, которые помогают уменьшить воспаление. Однако следует помнить, что самолечение может быть опасным, и любые методы должны обсуждаться с врачом. Регулярные обследования и контроль состояния под наблюдением специалиста также играют важную роль в успешном лечении. Люди, следящие за рекомендациями врачей и заботящиеся о своем здоровье, отмечают значительное улучшение качества жизни.
Формы калькулезного панкреатита и причины развития
Хронический панкреатит по МКБ код 10 бывает различных форм. Калькулезный вид заболевания подразделяется на острый и хронический калькулезный панкреатит. Острый вид сопровождается выраженными и интенсивными клиническими проявлениями.
Пациенты жалуются на сильнейший болевой синдром, который обусловлен смещением камней в органе. Часто присутствует тошнота и рвота. Иногда увеличивается температурный режим тела, наблюдается лихорадочное состояние. Такое состояние необходимо незамедлительно купировать, поскольку оно чревато инвалидностью или летальным исходом на фоне отсутствия помощи.
Хронический тип болезни характеризуется незначительным проявлением симптомов. В период «затишья» признаки патологии вовсе не выявляются. Отложение солей кальция имеют небольшой объем, поэтому серьезной угрозы для жизни не представляют. Однако они способны накапливаться. Для предупреждения осложнений проводится лечение, осуществляется профилактика.
Любые нарушения деятельности желудочно-кишечного тракта не развиваются спонтанно. Их развитие провоцирует несколько негативных факторов, которые постепенно приводят к заболеванию.
Патогенез калькулезного панкреатита:
- Заболевания печени (гепатит С или В).
- Холецистит (болезнь желчного пузыря).
- Если в истории болезни язва желудка или 12-перстной кишки.
- Нарушения соединительной ткани, кровеносных сосудов.
- Вредные пищевые привычки.
- Плохая экологическая обстановка.
- Применение сильных медикаментов.
- Алкоголь, курение и пр.
Обострение калькулезного панкреатита наблюдается вследствие несоблюдения диеты, потребления спиртного и применения некоторых лекарств (антибиотиков). Толчком к рецидиву выступает стресс, переживания – они ухудшают работу желудочно-кишечного тракта.
Наличие других патологий гепатобилиарной либо пищеварительной системы значительно увеличивает вероятность развития воспаления в поджелудочной железе.

Причины возникновения калькулезного панкреатита
Такое состояние возникает по ряду взаимосвязанных факторов. Калькулезный панкреатит представляет собой запущенную стадию заболевания, когда организм не справляется с огромными нагрузками.
Давайте рассмотрим факторы, способствующие развитию этой болезни:
- Неконтролируемое употребление алкоголя;
- Чрезмерное применение антибиотиков;
- Хронические заболевания, такие как гепатит В и С, а также патологии желчного пузыря и желчевыводящих путей;
- Язва двенадцатиперстной кишки;
- Последствия лечения травм, инфекций и хирургических вмешательств;
- Проблемы с сердечно-сосудистой системой.
Факторы, способствующие заболеванию
Людям, попадающим в указанные группы, важно понимать, что для них риск заболеть гораздо выше. Лечение хронического панкреатита дается сложнее. Обязательно требуется избегать факторов, провоцирующих развитие болезни:
- Длительный стресс;
- Инфекции;
- Приём медикаментов, вызывающих интоксикацию организма;
- Голодание, диеты;
- Травмы;
- Употребление вредной пищи.
Хронический панкреатит поджелудочной железы часто развивается на фоне прочих хронических болезней: гастрит, язва желудка, воспаление желчного пузыря и другие. Особую опасность вызывает холецистит.
Клиническая картина протекания заболевания
Симптомы заболевания зависят от расположения камней и их размеров. В частности:
- если камни находятся в органе, пациенты ощущают боль в правой части живота, что связано с нарушением моторики кишечника;
- при воспалении только головки поджелудочной железы, боль ощущается под ребрами;
- при полном поражении поджелудочной железы анализы показывают недостаточность, а болевой синдром выражен слабо.
Пациенты также отмечают проблемы со стулом и запоры.
Кал имеет кашеобразную текстуру с не переваренными частицами пищи. В некоторых случаях наблюдаются потеря веса, повышенная потливость, рвота и тошнота.
Этиология и патогенез
Острый приступ возникает по причинам, аналогичным хроническому билиарному панкреатиту. Известные мотивы:
- калькулёзный холецистит и желчный сладж (мелкий конкремент в желчи);
- наследственные пороки развития желчевыводящих протоков;
- дискинезия желчных протоков;
- воспаление желчного пузыря;
- воспаление желчных протоков;
- заболевания большого дуоденального сосочка (дискинезия сфинктера Одди, воспалительные процессы, рубцевание, наличие в нём инородных тел или объёмных процессов);
- цирроз и прочие патологии печени.
Различают пути развития билиарнозависимого панкреатита:
- Вследствие заболеваний желчевыводящей системы в желчных протоках увеличивается давление, происходит рефлюкс желчи в панкреатические пути.
- Повышение давления желчи из-за патологий фатерова сосочка.
- Повреждение панкреатических протоков конкрементом (сладжем), образованным в желчных путях.
- Распространение инфекционных агентов из желчной системы в панкреатическую (возможно и по системе лимфооттока).
Билиарнозависимый панкреатит
Диагностика
Для того чтобы точно установить диагноз и назначить адекватное лечение, специалист направляет пациента на диагностику с использованием следующих методов:
- лабораторные анализы – повышенный уровень амилазы в крови;
- рентгенографическое исследование;
- эндоскопическая ретроградная панкреатография.
Как ставят диагноз
Диагностикой калькулезного панкреатита занимается гастроэнтеролог. Сначала врач осматривает и опрашивает пациента, выясняет степень интенсивности заболевания. Можно посетить эндокринолога, чтобы убедиться в отсутствии нарушений обменных процессов.
Чтобы получить информацию о текущем состоянии поджелудочной железы, необходимо сдать общий анализ мочи, кала и крови. Также назначают ультразвуковое исследование. С его помощью можно узнать о размере органа, степени и локализации повреждений.
На основе результатов исследований больному назначают лечение.
Смогут ли врачи восстановить функции органа, зависит от тяжести течения болезни и подобранного лечения.
Проводить обследование можно, если больной находится не в критическом состоянии. При остром приступе панкреатита нужно вызвать скорую и оказать первую помощь.
Калькулезный панкреатит представляет серьезную опасность для здоровья человека. В редких случаях может возникнуть злокачественный процесс.
Прием у специалиста
Если у вас есть подозрения на воспаление, первым делом стоит обратиться к терапевту. Врач проведет сбор анамнеза и сформирует общую клиническую картину. При установлении диагноза «хронический панкреатит» симптомы и жалобы пациента подтверждаются с помощью дополнительных исследований. Симптоматика, как правило, схожа с проявлениями многих заболеваний пищеварительной системы, что усложняет процесс диагностики. Поэтому для выявления хронического панкреатита необходимо провести тщательные исследования. Этапы диагностики включают:
- Сбор анамнеза и выслушивание жалоб;
- Визуальный осмотр пациента;
- Пальпация для определения границ внутренних органов;
- Лабораторные исследования;
- Инструментальные исследования.
Последние два этапа являются ключевыми для диагностики хронического панкреатита, поэтому рассмотрим их подробнее. Лабораторная диагностика включает анализы крови, мочи и кала пациента. Наибольшую информативность лабораторные исследования имеют в период обострения хронического панкреатита. Они направлены на определение уровня ферментов в организме, особенно амилазы. При обострении хронического панкреатита уровень этого фермента значительно увеличивается уже через 2-3 часа. Уровень липазы также повышается и может оставаться на высоком уровне до двух недель.
Общий и биохимический анализ крови предоставляют немало информации. У пациентов с диагнозом «хронический панкреатит» наблюдается увеличение количества лейкоцитов, что характерно для воспалительных процессов. Биохимический анализ показывает снижение уровня белков в крови. Кроме того, важным показателем в диагностике является содержание жира в кале.
Существуют несколько признаков, которые могут помочь в диагностике хронического панкреатита:
- Сложная прощупываемость пульсации аорты под грудиной;
- Появление синяков на отдельных участках брюшной полости;
- Болезненные ощущения при простукивании области поджелудочной железы;
- Болезненность при пальпации области между позвоночником и ребрами слева.
Точность диагностики и лечения заболевания значительно повышается благодаря использованию медицинского оборудования, которое активно применяется в инструментальных методах диагностики.
Профилактика
При билиарном происхождении панкреатита необходимо вовремя вылечить основные причины – болезни желчевыводящих путей. Предупредить развитие заболевания помогает правильное диетическое питание, ведение здорового образа жизни с отказом от алкоголя, негативно влияющего на печень с желчевыводящими путями и на поджелудочную железу.
Специфика панкреатита
Панкреатит – это воспалительное заболевание, которое затрагивает поджелудочную железу человека. Этот орган находится в брюшной полости и выполняет две основные функции:
- Эндокринная (внутренняя). Поджелудочная железа производит гормоны, среди которых наиболее значимым является инсулин. Этот гормон играет ключевую роль в контроле уровня сахара в крови.
- Экзокринная (внешняя). Эта функция отвечает за синтез панкреатического сока и его транспортировку в желудок в необходимом объёме. Сок содержит ферменты, которые способствуют расщеплению и усвоению белков, углеводов и жиров из пищи.
Лечение хронического панкреатита зависит от его формы (отёчная, паренхиматозная, склерозирующая, калькулезная).
Суть заболевания заключается в том, что проток поджелудочной железы перестаёт нормально выводить желудочный сок, что приводит к воспалению органа. Хотя выработка сока продолжается, возникают проблемы с выделением ферментов. В норме ферменты, обладающие щелочной природой, начинают действовать только после выхода из железы, что защищает ткани органа. Однако при хроническом панкреатите активация ферментов происходит внутри железы.
Опасность этого заболевания заключается в том, что ферменты, не имея выхода, начинают разрушать воспалённые ткани самого органа. Хронический панкреатит часто развивается на фоне других длительных заболеваний пищеварительной системы и может возникнуть как следствие острого панкреатита. Симптоматика и подходы к лечению зависят от причин, вызвавших воспаление.
Особенности
Панкреатит с камнями различной этиологии имеет свои особенности.
Наиболее часто диагностируется воспаление железы в сочетании с желчнокаменной болезнью.
Калькулезный панкреатит и холецистит
Калькулезный холецистит и панкреатит чаще всего встречаются у женщин. Камни в желчном пузыре могут быть холестериновыми (в 80% случаев) или пигментными.
При сочетании панкреатита с холециститом часто наблюдаются желчные колики. Это острый болевой синдром, который обычно проявляется ночью. Боль усиливается при вдохе и в положении на левом боку. Также могут возникать многократная рвота и общее недомогание. Такое состояние требует срочной медицинской помощи.
Одной из форм панкреатита является калькулезный панкреатит. Давайте разберемся в причинах возникновения этого заболевания, его симптомах, методах лечения и прогнозах. Насколько эффективна диета при этом недуге? Найдем ответы на эти и другие вопросы.
Лечение калькулезного панкреатита
Главный метод лечения панкреатита данной формы — хирургический. Схема терапии определяется врачом. Чаще всего требуется госпитализация.
Консервативная терапия
Что делать при таком заболевании? Как облегчить сильные боли при калькулезном панкреатите? Эти вопросы часто задают пациенты во время визита к врачу. Важно отметить, что медикаментозное лечение в данном случае является лишь вспомогательным. Некоторые препараты помогают справиться с симптомами, а другие восстанавливают функции пищеварительной системы:
- При выраженном болевом синдроме используются анальгетики и спазмолитики, такие как «Анальгин», «Дротаверин», «Папаверин», «Но-шпа».
- Также применяются препараты с противоязвенным действием — «Фамотидин», «Гастроцептин», «Ранитидин».
- В терапевтический план включаются ферментные средства, например, «Панкреатин», «Мезим», «Фестал». Они способствуют снижению нагрузки на поджелудочную железу и улучшают процессы пищеварения.
- Используются и антациды, такие как «Маалокс», «Алмагель», «Даларгин».
Лечение санаторно-курортной терапией
Назначение курортной терапии уместно, если заболевание не находится на стадии обострения, и если пациент не имеет никаких противопоказаний. Подобный метод применяется индивидуально для каждого, но способен оказать благое действие на общее здоровье человека: уменьшатся болевые синдромы, наладится процесс пищеварения.
При хроническом панкреатите санаторно-курортный режим должен включать в себя лечение и других дополнительных хронических заболеваний, которые связаны с действием поджелудочной.
Санаторно-курортное лечение может иметь несколько вариантов, в зависимости от показаний больного.
Комплекс мероприятий, которые применяются для пациентов с хроническим панкреатитом и другими нарушениями. В основном это применение теплых щелочных минеральных вод, которые имеют полезный состав. Начало питьевого лечения не только промывает желудок, но и помогает обрести положительные изменения в общем курсе лечения. Прием термальных, радоновых, углекислых минеральных ванн также подходит для лечения при отсутствии смежных заболеваний.
Эффективно также и грязелечение, которое проводят, как грязевые аппликации на живот. Подобные процедуры подходят для применения через день, но справляются с умеренно выраженными болями в животе.
Использование климатотерапии и лечебной физической культуры также имеет не последнее значение и назначается специалистом, исходя из показаний пациента.
Физиотерапия способна улучшить состояние любого пациента, которому не подошел ни один из ранее описанных методов. Пользуются популярностью применение парафина, диатермии, соллюкса и других процедур. Хвойные и жемчужные ванны также эффективны для профилактики.
Поддерживание дробного питания и урезание потребляемых калорий важно не только при курортной терапии, но и в повседневной жизни.
Кислотосодержащие препараты
В настоящее время лечение хронического калькулезного холецистита может проводиться без хирургического вмешательства. Однако этот подход требует значительных финансовых затрат, и нет уверенности в том, что заболевание не вернется. Курс терапии занимает не менее двух лет. Существуют определенные условия, которые необходимо учитывать, такие как размер и состав камней, а также состояние желчного пузыря и его протоков:
- Размер камней не должен превышать 1,5 см в диаметре.
- Камни должны состоять исключительно из холестерина.
- Желчный пузырь и его протоки должны функционировать нормально и быть в удовлетворительном состоянии.
При диагнозе «калькулезный холецистит» безоперационное лечение осуществляется с помощью препаратов «Хенофальк» и «Урсофальк», которые содержат хенодезоксихолевую и уродезоксихолевую кислоты соответственно. Принцип действия этих препаратов заключается в накоплении в желчи, что способствует постепенному растворению холестериновых камней. Однако стоит отметить, что нет гарантии, что заболевание не проявится снова, и рецидивы возможны.
Диета
При калькулезном панкреатите очень важным моментом является правильное питание и соблюдение диеты. Из рациона необходимо исключить все жаренное и сладкое. Питание должно быть дробным, маленькими порциями. Пища должна быть средней температуры (ни сильно горячей, ни сильно холодной).
Ознакомимся продуктами, разрешенными при этой хвори:
- нежирные виды птицы, рыбы и мяса.
- нежирный творог. Его можно употреблять в свежем виде или приготовить из него запеканки.
Потребляемые блюда желательно готовить на пару или отваривать. В периоды обострения заболевания рекомендуется запекать овощи или фрукты.
Из напитков рекомендуются:
- травяные чаи,
- отвар из шиповника,
- различные кисели.
Вот приблизительное меню диеты при этом заболевании:
- печенье и сухой хлеб,
- перетертые супы, сваренные на нежирном бульоне,
- нежирные молочные продукты,
- запеканки,
- омлеты. Для приготовления использовать только белок.
Прекрасным завтраком может стать гречневая, манная или овсяная каши. Но каши следует употреблять только в перетертом виде. Фрукты разрешены при данной патологии только некислых сортов.
Реабилитация пациентов и уход за ними в стационаре
После хирургического вмешательства при панкреатите пациент помещается в отделение интенсивной терапии. В первые дни его пребывания в реанимации обеспечивается необходимый уход, а также осуществляется контроль жизненно важных показателей. Тяжелое состояние больного в течение первых суток значительно усложняет диагностику возможных послеоперационных осложнений. Обязательно проводится мониторинг таких показателей, как уровень глюкозы, гематокрит, артериальное давление и анализ мочи.
К основным методам контроля относятся рентгенография грудной клетки и электрокардиография. На второй день, при условии удовлетворительного состояния пациента, его переводят в хирургическое отделение, где ему предоставляют необходимый уход, сбалансированное питание и комплексное лечение. Рацион после операции при панкреатите подбирается с особой тщательностью.
План дальнейшего лечения зависит от степени тяжести состояния пациента, а также от наличия или отсутствия осложнений после операции. Хирурги подчеркивают, что пациент должен находиться под наблюдением медицинского персонала в течение полутора-двух месяцев после операции. Обычно этого времени достаточно для адаптации пищеварительной системы к изменениям и восстановления ее нормальной работы.
В качестве рекомендаций по реабилитации после выписки врачи советуют строго соблюдать режим покоя и постельный режим, а также включать в распорядок дня послеобеденный сон и придерживаться диеты. Важным аспектом является атмосфера в доме и поддержка со стороны семьи. Врачи отмечают, что близкие должны оказывать моральную поддержку пациенту, что поможет ему уверенно пройти через процесс восстановления.
Через две недели после выписки пациенту разрешается выходить на улицу для коротких прогулок в спокойном темпе. Важно отметить, что в период восстановления пациентам строго запрещено переутомление. Ниже представлены возможные последствия операции при панкреатите.
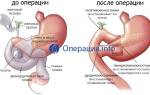
Хирургические методы
Согласно результатам проведенных лабораторных и диагностических процедур, лечение калькулезной формы панкреатической патологии не всегда может проводиться при помощи медикаментов. В большинстве случаев, требуется хирургическое вмешательство по проведению оперативного лечения, заключающегося в проведении одной, или нескольких следующих процедур:
- выполнение дренирования пораженных протоков железы методом трансдуоденальной папиллосфинктеротомии;
- проведение резекции дистальной зоны поджелудочной и ее вшивание в полость тощей кишки;
- установка петли анастомоза между панкреатическим протоком и тощей кишкой;
- при массивном поражении железы проводится ее резекция.
Сколько длится
Осуществляется полное или частичное удаление поджелудочной железы. Хирургические вмешательства по удалению этого органа могут занимать от 4 до 8 часов, в зависимости от объема удаляемой ткани.
Что удаляют
Операцию проводят путем обеспечения доступа к поджелудочной железе, делая для этого верхний поперечный разрез. Разрез используется для произведения вскрытия брюшной полости.
После вскрытия поджелудочная железа выделяется с помощью рассечения связок и брыжеек кишечника, а также наложением лигатур на расположенные близко сосуды. Затем производится извлечение поджелудочной железы.
В некоторых случаях назначается не полное, а частичное удаление поджелудочной.
При разных диагнозах удаляется определенная часть органа. В большинстве случаев удаляют головку или хвост органа. При удалении головки проводят процедуру Уиппла. Процедура проводится в два этапа:
- Удаление части, в которой локализована патология;
- Проведение манипуляции по восстановлению пищеварительного канала, работы желчного пузыря и его протоков.
Манипуляция проводится под общей анестезией. С целью обеспечения доступа к поджелудочной железе производят несколько небольших разрезов, через которые проводят исследование органа с использованием лапараскопа.
После этого сосуды, через которые осуществляется питание железы, перекрывают и удаляют. В отдельных случаях оперируются и соседние органы.
Для восстановления пищеварительной системы, тело железы соединяют с желудком и центральной частью тонкого кишечника.
В случае обнаружения новообразования в хвосте поджелудочной железы, проводят операцию, которая носит название частичной дистральной панкреотомии. Хвост железы удаляют, а затем сшивают орган по линии среза. Головка поджелудочной удаляется только по строгим показаниям, поскольку операция довольно сложная и чревата осложнениями и даже летальным исходом во время операции или после.
Подготовка к операции
Независимо от типа заболевания, его причин, формы и течения, основным и необходимым условием подготовки к хирургическому вмешательству является соблюдение голодания, что помогает снизить риск возникновения послеоперационных осложнений.
Накануне операции необходимо отказаться от пищи, а вечером и утром рекомендуется провести очистительные клизмы. В день хирургического вмешательства осуществляется предмедикация, направленная на подготовку пациента к наркозу. Основная цель этой процедуры — успокоить пациента, предотвратить аллергические реакции и снизить выработку желудочного и поджелудочного сока.
Для предмедикации используются транквилизаторы, нейролептики, антигистаминные препараты и холинолитики.
Многие пациенты с хроническим панкреатитом страдают от истощения из-за нарушений пищеварения. Перед операцией им назначают введение плазмы, белковых растворов, физраствора или 5% глюкозы. При наличии показаний может проводиться переливание крови или эритроцитарной массы для нормализации уровня гемоглобина, протромбинового индекса и содержания белка.
Если у пациента наблюдается длительная желтуха, вызванная нарушением поступления желчи в 12-перстную кишку, может развиться гипо- или авитаминоз.
Это связано с невозможностью превращения нерастворимых форм витаминов в растворимые, что происходит с участием желчи. Врач назначает витамины как парентерально, так и внутрь.
Перед плановой операцией применяются Метионин, Липокаин и Сирепар (внутривенно).
Как называются такие операции
Применяются различные методики восстановления оттока панкреатической секреции и удаления некротических тканей, воспалительного экссудата и остановки внутрибрюшного кровотечения:
- Лапаротомия и некрэктомия. Это полостные операции. Вскрывается забрюшинное пространство, аспирируется гной и удаляются некротизированные ткани, по возможности сохраняются жизнеспособные ткани органа.
- Закрытый лаваж в сочетании с кардинальной некрэктомией.
- Эндоскопическое дренирование. Существует много вариантов дренирования и удаления некротизированной ткани, одна из которых включает в себя интраоперационное расширение чрезкожного дренажного канала, выполненного под контролем КТ.
- Пункция – однократное введение специального раствора в некротизированный очаг органа. Этот метод возможен только при стерильном некрозе, без воспалительного процесса в органе.
- Резекция и пересадка. Резекция представляет собой частичное удаление пораженного органа. Железа обладает высокой антигенностью, что осложняет ее приживаемость при пересадке. Зачастую пересаженный орган отторгается на 5-6-ой день после операции.
В зависимости от выявленных осложнений могут быть проведены:
- Эндоскопическое интервенционное лечение;
- Лапаротомическое вмешательство.
Физиопроцедуры
При панкреатите возможно применение физиотерапевтических методов. Наиболее результативными являются диатермия, парафинолечение и УВЧ-терапия. Физиотерапевтические процедуры рекомендуется проводить после хирургического вмешательства.
После операции по лечению калькулезного панкреатита также показана физиотерапия.
Народные средства
Дополнением к операции и лекарственной терапии являются народные средства в виде травяных настоев, отваров и настоек.
Дополнением к операции и лекарственной терапии панкреатита являются народные средства в виде травяных настоев, отваров и настоек.
При панкреатите с камнями эффективны:
- свежий картофельный сок;
- отвар овсяных зерен;
- отвар на основе листьев черники и стручков фасоли;
- отвар шиповника.
При воспалении поджелудочной железы полезны следующие растения:
- семена укропа;
- перечная мята;
- боярышник;
- бессмертник;
- ромашка аптечная;
- корни одуванчика;
- фиалка трехцветная;
- анис;
- чистотел;
- кукурузные рыльца.
При воспалении поджелудочной железы полезен настой полыни горькой, употреблять его следует перед приемом пищи.
Можно приготовить настой полыни горькой. Для этого понадобится 1 ч. л. сушеного растения и 1 стакан кипятка. Данный настой нужно выпить в течение суток, разделив на равные порции. Употребляют его перед приемом пищи.
Диета для больных панкреатитом
Пациент с диагнозом «хронический панкреатит» должен проходить лечение на протяжении всей жизни. Это включает в себя строгую диету, которую необходимо соблюдать для предотвращения осложнений. В первые дни обострения специалисты не рекомендуют есть. Питательные вещества вводятся в организм через зонд. Самостоятельно разрешается пить только минеральную воду без газа и отвар шиповника. Позже можно вводить желеобразные продукты и те, которые не способствуют выделению панкреатического сока.
Когда обострение утихает, пациенту разрешается начинать употребление углеводов в однородной форме. Это могут быть каши, протертые супы и подобные блюда. Спустя десять дней после приступа можно добавлять кисломолочные продукты и нежирное мясо, приготовленное на пару.
Хронический панкреатит требует соблюдения диетических правил на протяжении всей жизни. Пациенту необходимо избегать жирной, острой и жареной пищи. Полностью исключаются алкоголь, грибы, сдобные изделия и сладости. Важно также обращать внимание на размер порций. Употребление пищи небольшими порциями поможет снизить нагрузку на поджелудочную железу. Соблюдение диеты и рекомендаций врача – это ключ к успешному лечению хронического панкреатита.
Здоровое питание, а также отказ от курения и алкоголя являются важными мерами профилактики заболеваний поджелудочной железы. Помните об этом, чтобы снизить риск возникновения болезни. Лечение хронического панкреатита требует значительных моральных и финансовых затрат, поэтому проще предотвратить его появление, следуя принципам здорового образа жизни.
Кроме того, профилактика поможет избежать и других серьезных заболеваний. Поэтому людям, которые заботятся о своем здоровье, стоит заранее изучить методы предотвращения панкреатита, прежде чем задаваться вопросом о его лечении.
Осложнения
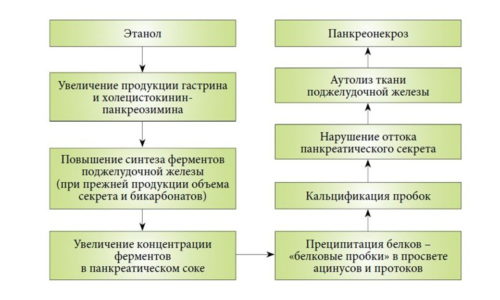
Наиболее частыми осложнениями панкреатита данного вида являются:
- колика;
- присоединение инфекции;
- возникновение абсцессов;
- панкреонекроз;
- перитонит;
- шоковое состояние;
- желтуха;
- скопление жидкости в паренхиме органа или в брюшной полости;
- полиорганная недостаточность;
- портальная гипертензия;
- внутреннее кровотечение;
- прободение протока или стенки железы камнем;
- флегмона клетчатки;
- энцефалопатия;
- синдром диссеминированного внутрисосудистого свертывания.
Одним из наиболее частых осложнений калькулезного панкреатита является панкреонекроз.
При отсутствии должной помощи возможен летальный исход. Осложнения при панкреатите чаще всего возникают при несоблюдении диеты, невозможности исключить прием алкоголя, отказе от операции и позднем обращении к врачу.
Прогноз
К сожалению, в большинстве случаев прогноз по калькулезному панкреатиту нельзя назвать благоприятным. С течением времени это заболевание может перейти в злокачественную стадию. Протекание болезни значительно снижает работоспособность пациента. Тяжелая форма калькулезного панкреатита может стать основанием для назначения второй группы инвалидности.
Психологические аспекты лечения и поддержки пациентов
Хронический калькулезный панкреатит не только влияет на физическое состояние пациента, но и оказывает значительное воздействие на его психологическое здоровье. Понимание и поддержка психологических аспектов лечения играют важную роль в процессе восстановления и улучшения качества жизни пациентов.
Первым шагом в психологической поддержке является осознание того, что хроническое заболевание может вызывать у пациента чувство тревоги, депрессии и даже социальной изоляции. Эти эмоции могут быть вызваны постоянной болью, ограничениями в питании и необходимостью регулярного медицинского наблюдения. Поэтому важно, чтобы медицинские работники учитывали не только физическое состояние пациента, но и его эмоциональное состояние.
Психологическая поддержка может включать в себя различные подходы, такие как психотерапия, групповые занятия и индивидуальные консультации. Психотерапия помогает пациентам справляться с негативными эмоциями, развивать навыки управления стрессом и находить способы адаптации к новым условиям жизни. Групповые занятия могут создать пространство для общения с другими пациентами, что способствует обмену опытом и снижению чувства одиночества.
Кроме того, важно вовлекать членов семьи в процесс лечения. Поддержка близких людей может значительно улучшить эмоциональное состояние пациента. Обучение членов семьи особенностям заболевания и методам поддержки может помочь создать более комфортную атмосферу для пациента и снизить уровень стресса в семье.
Также стоит отметить, что физическая активность и занятия спортом могут положительно сказаться на психологическом состоянии. Умеренные физические нагрузки способствуют выработке эндорфинов, которые улучшают настроение и общее самочувствие. Однако перед началом любых физических упражнений пациентам следует проконсультироваться с врачом.
Наконец, важно помнить о значении самопомощи и саморазвития. Пациенты могут использовать различные методы релаксации, такие как медитация, йога или дыхательные практики, чтобы справляться с тревожностью и стрессом. Ведение дневника может помочь в осознании своих эмоций и отслеживании прогресса в лечении.
Таким образом, комплексный подход к лечению хронического калькулезного панкреатита должен включать не только медицинские вмешательства, но и внимание к психологическим аспектам. Поддержка со стороны медицинских работников, семьи и друзей, а также использование методов самопомощи могут значительно улучшить качество жизни пациентов и способствовать их выздоровлению.
Вопрос-ответ
Как лечится калькулезный панкреатит?
Лечение. Чаще всего при калькулезном панкреатите назначается оперативное вмешательство. Основная цель операции – дать возможность желчи свободно протекать из железы в кишечник. Врач может проводить различные виды операций вплоть до полной резекции железы, которая необходима в тех случаях, когда орган полностью поражен.
Какой препарат восстанавливает поджелудочную?
При стихании болей к лечению подключают лекарство для восстановления поджелудочной железы – ферментный препарат. Идеальный вариант – средство, не содержащее желчных кислот – Креон 8000 МЕ или 25000 МЕ. Как альтернативу можно применять Панкреатин, Вобэнзим, Аджизим, Эрмиталь.
Сколько лет можно прожить с хроническим панкреатитом?
В России заболеваемость хроническим панкреатитом составляет 27,4-50 случаев на 100 000 населения в год. Первичная инвалидизация больных достигает 15%. Около 20% больных хроническим панкреатитом умирает от его осложнений в срок до 10 лет от момента установления диагноза.
Советы
СОВЕТ №1
Обратитесь к врачу для составления индивидуального плана лечения. Хронический калькулезный панкреатит требует профессионального подхода, поэтому важно получить рекомендации от гастроэнтеролога, который учтет ваши симптомы и общее состояние здоровья.
СОВЕТ №2
Следите за своим питанием. Избегайте жирной, острой и жареной пищи, а также алкоголя. Сосредоточьтесь на легких, легко усваиваемых продуктах, таких как овощи, нежирное мясо и злаки. Это поможет снизить нагрузку на поджелудочную железу.
СОВЕТ №3
Регулярно проходите обследования и контролируйте уровень ферментов поджелудочной железы. Это поможет отслеживать прогресс заболевания и корректировать лечение при необходимости. Не забывайте о важности регулярных анализов и УЗИ.
СОВЕТ №4
Занимайтесь физической активностью в умеренных объемах. Упражнения помогут улучшить общее состояние организма и поддерживать нормальный обмен веществ. Однако избегайте чрезмерных нагрузок, которые могут усугубить симптомы.